Chỉ định lọc máu
Chỉ định liệu pháp thay thế thận (RRT) Chia sẻ

GIỚI THIỆU
Biến chứng nặng của tổn thương thận cấp, suy thận mạn thường phải giải quyết bằng liệu pháp thay thế thận (RRT). Ngoài ra, một số tình trạng ngộ độc cũng cần được giải quyết bằng RRT.
Phương thức RRT:
| Điểm | Ý nghĩa |
|---|---|
| 1 | Có chỉ định lọc máu sớm |
| ≥ 2 | Chỉ định lọc máu bắt buột |
- CRRT (lọc máu liên tục): Bệnh nhân rối loạn huyết động (cần sử dụng thuốc vận mạch để duy trì huyết áp); hoặc BN có tình trạng tăng áp lực nội sọ hoặc phù não lan tỏa; hoặc BN có các tình trạng đi kèm cần lọc máu liên tục (nhiễm trùng nặng, viêm tụy cấp, suy đa cơ quan).
- HD (thận nhân tạo): Bệnh nhân có huyết động ổn định.
- Xem chi tiết tại: Thời điểm bắt đầu và kết thúc CRRT
| Chỉ định kinh điển của liệu pháp thay thế thận | |
|---|---|
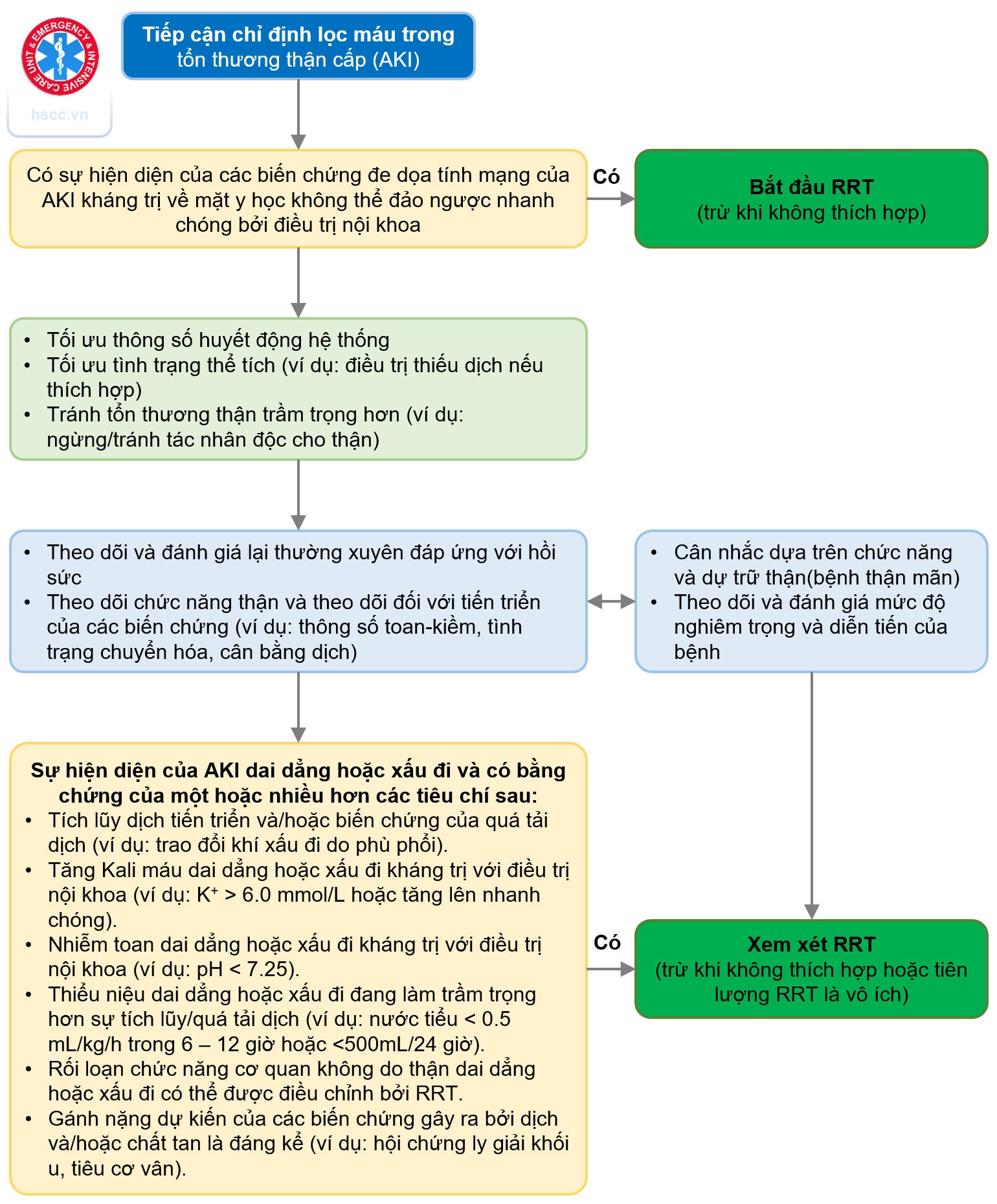
| Khi có biến chứng đe dọa tính mạng gây ra bởi AKI | |
| 1 | Quá tải dịch không đáp ứng với điều trị nội khoa |
| 2 | Tăng kali máu nặng (>6.5) hay Kali máu tăng nhanh |
| 3 | Toan chuyển hoá nặng (pH <7.1) |
| 4 | Triệu chứng tăng urê huyết như viêm màng ngoài tim, bệnh não urê huyết cao, bệnh thần kinh do urê huyết cao |
| 5 | Ngộ độc một số loại thuốc và rượu (methanol, ethylene glycol, sallicylates) mà có thể điều trị với lọc máu |
| Chỉ định lọc máu sớm hơn được đề xuất ở bệnh nhân AKI | |
|---|---|
| AKI kéo dài hoặc nặng hơn và có 1 trong các biểu hiện sau: | |
| 1 | Quá tải dịch và / hoặc có biến chứng của quá tải dịch (oxy máu giảm, OAP). |
| 2 | Tăng kali máu (> 6 mmol/L) không đáp ứng điều trị nội khoa hoặc tăng nhanh |
| 3 | Toan máu không đáp ứng điều trị nội (pH <7,25) |
| 4 | Thiểu niệu gây ứ dịch trong cơ thể (nước tiểu <0,5 ml/kg/giờ trong 6-12 giờ hoặc <500 ml/24 giờ) |
| 5 | Rối loạn chức năng các cơ quan khác có thể điều chỉnh bởi lọc máu |
| 6 | Có hội chứng tiêu huỷ khối u, tiêu cơ vân |
Theo: Marshall MR, Juncos LA. Dialytic Management of AKI and ICU Nephrology in Comprehensive clinical nephrology 6th, 2018, p.839
Thời điểm khởi đầu điều trị thay thế cần được cá thể hóa, tùy thuộc vào mức lọc cầu thận(eGFR), tốc độ
suy giảm eGFR, biểu hiện lâm sàng và xét nghiệm, nguyện vọng và hoàn cảnh của bệnh nhân(BN).
Cần một giai đoạn chuyển tiếp từ thời điểm bệnh thận mạn(BTM) giai đoạn 5(eGFR < 15 ml/phút/1.73m2) đến thời điểm bắt đầu điều
trị thay thế thận suy để giảm tỷ lệ biến chứng và tử vong ở giai đoạn đầu tiên của điều
trị thay thế.
Cần thảo luận với BN về các lựa chọn điều trị, cả điều trị nội khoa và thay thế thận, điều
trị tốt các nguy cơ tổn thương thận cấp(AKI) hoặc tránh làm nặng thêm các bệnh lý khác.
Cần có sự phối hợp giữa người bệnh, cơ sở y tế, và bảo hiểm y tế. Cần xây dựng chương trình tư vấn chuẩn bị tiền lọc máu, lựa chọn phương pháp lọc máu và cá thể hoá với từng bệnh nhân.
Cần có sự phối hợp giữa người bệnh, cơ sở y tế, và bảo hiểm y tế. Cần xây dựng chương trình tư vấn chuẩn bị tiền lọc máu, lựa chọn phương pháp lọc máu và cá thể hoá với từng bệnh nhân.
Điều trị thay thế thận bao gồm 3 biện pháp: thận nhân tạo, lọc màng bụng và ghép thận.