Bệnh lậu
Gonorrhea Chia sẻ

- GIỚI THIỆU
- CHẨN ĐOÁN
- Triệu chứng lâm sàng
- Nhiễm lậu cầu không biến chứng
- Nhiễm lậu cầu có biến chứng
- Cận lâm sàng
- Nhuộm Gram
- Nuôi cấy
- Xét nghiệm khuếch đại axit nucleic (Nucleic acid amplification tests - NAATs)
- Chẩn đoán xác định
- Chẩn đoán phân biệt
- ĐIỀU TRỊ
- Nguyên tắc điều trị
- Điều trị cụ thể
- Nhiễm lậu sinh dục và hậu môn trực tràng
- Nhiễm lậu hầu họng
- Thất bại điều trị
- Lậu mắt ở trẻ sơ sinh
- Điều trị viêm kết mạc mắt do lậu cầu ở trẻ sơ sinh
- Điều trị dự phòng viêm kết mạc mắt do lậu và Chlamydia cho tất cả trẻ sơ sinh ngay sau sinh và cho cả hai mắt
- PHÒNG BỆNH
- TÀI LIỆU THAM KHẢO
GIỚI THIỆU
Bệnh lậu là một trong những bệnh lây truyền qua đường tình dục hay gặp, do song cầu khuẩn Gram âm Neisseria gonorrhoeae gây ra.
Bệnh lây truyền chủ yếu qua quan hệ tình dục đường âm đạo, đường miệng và đường hậu môn. Ở nam giới, nhiễm lậu cầu thường gây ra viêm niệu đạo, nếu không được điều trị có thể dẫn đến viêm mào tinh hoàn, hẹp niệu đạo và vô sinh. Ở nữ giới, nhiễm lậu cầu nếu không điều trị có thể dẫn đến viêm tiểu khung, tắc vòi trứng, chửa ngoài tử cung và vô sinh. Trẻ sơ sinh có mẹ bị bệnh lậu có thể bị lây nhiễm trong quá trình chuyển dạ, dẫn đến viêm kết mạc mắt.
Theo ước tính của Tổ chức Y tế thế giới (WHO), trong năm 2020, thế giới có khoảng 82,4 triệu trường hợp lậu mới mắc, trong đó khu vực Tây Thái Bình Dương có 23,2 triệu ca. Đồng nhiễm Chlamydia trachomatis được phát hiện ở 10-40% số người mắc bệnh lậu.
- Thời gian ủ bệnh ở nam giới trung bình từ 3-5 ngày.
- Ở nữ giới thời gian ủ bệnh thường kéo dài hơn, trung bình 5-7 ngày.
- Thời gian này người bệnh không có triệu chứng nhưng vẫn có khả năng lây lan cho người khác.
- Nam giới: thường có biểu hiện tiết dịch niệu đạo và tiểu buốt. Khám thấy dịch tiết niệu đạo có thể ít hoặc nhiều, nhầy hoặc mủ.
- Nữ giới: thường không có triệu chứng cơ năng, dưới 50% bệnh nhân có tiết dịch âm đạo bất thường, tiểu buốt, đau vùng bụng dưới và đau khi quan hệ tình dục. Khám thấy dịch âm đạo và viêm cổ tử cung, có thể có mủ. Phần lớn bệnh nhân không có triệu chứng rõ ràng nên không được phát hiện và điều trị.
- Lậu trực tràng: phần lớn không có triệu chứng ở cả hai giới; đôi khi có đau hoặc tiết dịch ở hậu môn, trực tràng.
- Lậu hầu họng: chủ yếu không có triệu chứng, có thể đau họng nhẹ và viêm họng.
- Ở nam giới, nhiễm lậu cầu không được điều trị có thể dẫn đến viêm mào tinh hoàn, hẹp niệu đạo và vô sinh. Nguy cơ biến chứng tăng lên khi bị tái nhiễm nhiều lần.
- Ở nữ giới, nhiễm lậu cầu không được điều trị có thể dẫn đến các biến chứng nghiêm trọng như viêm tiểu khung, viêm nội mạc tử cung, viêm vòi trứng và áp xe vòi trứng, chửa ngoài tử cung và vô sinh.
- Ở trẻ sơ sinh, viêm kết mạc mắt do lậu có biểu hiện chảy mủ ở mắt và sưng mí mắt, nếu không được điều trị có thể dẫn đến loét, sẹo giác mạc và mù.
- Nhuộm Gram thấy song cầu Gram âm hình hạt cà phê nằm trong và ngoài bạch cầu đa nhân trung tính.
- Là xét nghiệm dễ làm, ít tốn kém và có giá trị giúp chẩn đoán sơ bộ bệnh lậu, đặc biệt là ở bệnh nhân nam có triệu chứng. Tuy nhiên, chỉ 50-70% trường hợp lậu không triệu chứng ở nam giới là dương tính với nhuộm Gram, do đó nhuộm Gram âm tính không đủ để loại trừ bệnh.
- Xét nghiệm nhuộm Gram ít tin cậy hơn đối với bệnh phẩm cổ tử cung và trực tràng do độ nhạy thấp (độ nhạy khi soi bệnh phẩm cổ tử cung là 30-50%).
- Nuôi cấy phân lập lậu cầu trên môi trường Thayer-Martin chứa vancomycin là tiêu chuẩn vàng trong chẩn đoán bệnh (độ nhạy đối với lậu niệu đạo và cổ tử cung là 85-95%), đồng thời xác định được sự nhạy cảm của vi khuẩn lậu với kháng sinh qua kháng sinh đồ.
- Việc phân lập N. gonorrhoeae một cách tối ưu đòi hỏi phải lấy bệnh phẩm tốt, cấy kịp thời vào môi trường nuôi cấy thích hợp, vận chuyển đúng cách và ủ trong môi trường thích hợp.
- Vị trí lấy bệnh phẩm có tỷ lệ dương tính cao nhất ở nam giới là niệu đạo, ở nữ giới là cổ tử cung.
- Xét nghiệm khuếch đại axit nucleic (hay còn gọi là xét nghiệm khuếch đại gen, trong đó có xét nghiệm PCR) để phát hiện axit nucleic của vi khuẩn lậu.
- Độ đặc hiệu và độ nhạy cao (độ nhạy trên 90%), cao hơn so với nuôi cấy, có thể sử dụng nhiều loại bệnh phẩm như nước tiểu, dịch âm đạo, cổ tử cung và dịch niệu đạo. Các kĩ thuật NAATs khác nhau có độ nhạy khác nhau, bệnh phẩm trực tràng và hầu họng thường có độ nhạy thấp.
- Xét nghiệm NAATs phổ biến nhất hiện nay là Real time PCR đa mồi, thường kết hợp chẩn đoán cùng lúc hai bệnh lậu và Chlamydia.
- Hạn chế: không cung cấp được thông tin về tính nhạy cảm của vi khuẩn với kháng sinh.
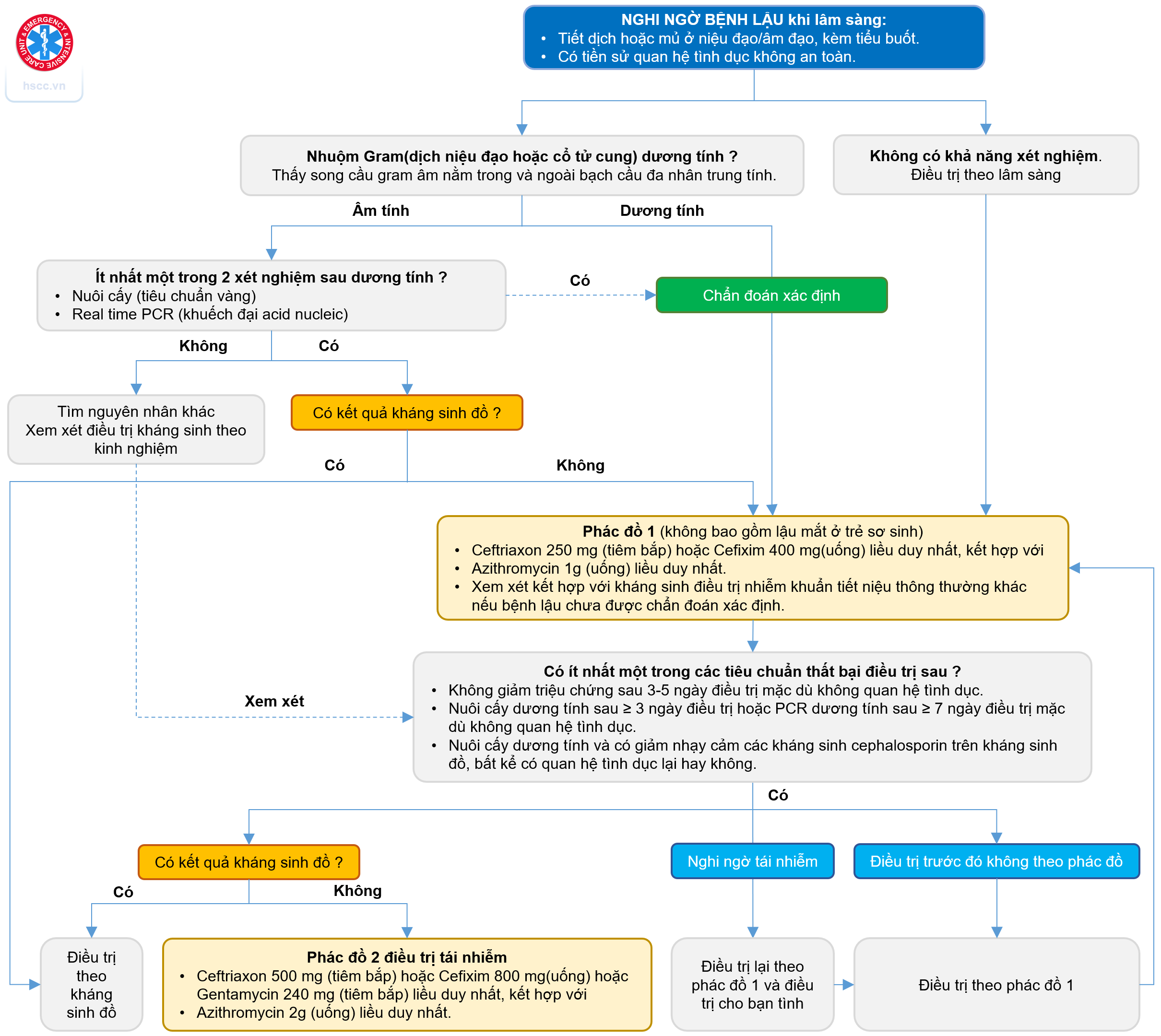
- Lâm sàng:
- Tiết dịch hoặc mủ ở niệu đạo/âm đạo, kèm tiểu buốt.
- Có tiền sử quan hệ tình dục không an toàn.
- Nhuộm Gram (bệnh phẩm dịch niệu đạo hoặc cổ tử cung) thấy song cầu Gram âm nằm trong và ngoài bạch cầu đa nhân trung tính. Nếu nhuộm Gram âm tính cần thêm ít nhất một trong hai xét nghiệm nuôi cấy hoặc xét nghiệm khuếch đại axit nucleic để khẳng định chẩn đoán.
- Nuôi cấy: tiêu chuẩn vàng để chẩn đoán lậu.
- Xét nghiệm khuếch đại axit nucleic.
- Lậu sinh dục:
- Lậu hầu họng: chẩn đoán phân biệt với viêm họng do nguyên nhân khác như liên cầu nhóm A, Mycoplasma, Chlamydia trachomatis, viêm họng do vi rút…
- Viêm kết mạc mắt do lậu ở trẻ sơ sinh: chẩn đoán phân biệt với viêm kết mạc sơ sinh do nguyên nhân khác như tụ cầu, phế cầu, Haemophilus influenzae…
- Nhiễm Chlamydia trachomatis
- Trùng roi âm đạo (Trichomonas vaginalis)
- Nấm Candida âm hộ - âm đạo
- Viêm niệu đạo-sinh dục do Ureaplasma, Mycoplasma.
- Viêm niệu đạo, âm đạo do các căn nguyên khác: nhiễm khuẩn (E. coli, liên cầu nhóm A, Proteus,…) hoặc không do nhiễm khuẩn (chấn thương, viêm da tiếp xúc kích ứng, các bệnh viêm hệ thống như Behcet,…).
- Lậu hầu họng: chẩn đoán phân biệt với viêm họng do nguyên nhân khác như liên cầu nhóm A, Mycoplasma, Chlamydia trachomatis, viêm họng do vi rút…
- Viêm kết mạc mắt do lậu ở trẻ sơ sinh: chẩn đoán phân biệt với viêm kết mạc sơ sinh do nguyên nhân khác như tụ cầu, phế cầu, Haemophilus influenzae…
- Điều trị sớm.
- Điều trị đúng phác đồ.
- Điều trị đồng nhiễm Chlamydia.
- Điều trị cả bạn tình. Tất cả bạn tình có quan hệ tình dục với bệnh nhân trong vòng 60 ngày cần được khám và điều trị. Nếu lần quan hệ tình dục gần nhất trên 60 ngày thì điều trị bạn tình của lần quan hệ gần nhất.
- Không quan hệ tình dục, không làm thủ thuật tiết niệu trong thời gian điều trị và trong vòng 7 ngày sau khi kết thúc điều trị.
- Xét nghiệm huyết thanh giang mai và HIV trước và sau khi điều trị.
- Chủ yếu điều trị ngoại trú, chỉ điều trị nội trú trong trường hợp có biến chứng.
Các khuyến cáo dưới đây áp dụng cho người lớn, trẻ vị thành niên (10-19 tuổi), người nhiễm HIV và các quần thể nguy cơ cao (phụ nữ mại dâm, nam quan hệ tình dục đồng giới, người chuyển giới). Ngoài ra, hướng dẫn này bao gồm cả phác đồ điều trị và dự phòng lậu mắt ở trẻ sơ sinh.
a) Cần phân biệt thất bại điều trị với tái nhiễm.
Xác định thất bại điều trị khi có một trong các tiêu chuẩn sau:
- Không giảm triệu chứng sau 3-5 ngày điều trị mặc dù không quan hệ tình dục.
- Nuôi cấy dương tính sau ≥ 3 ngày điều trị hoặc PCR dương tính sau ≥ 7 ngày điều trị mặc dù không quan hệ tình dục.
- Nuôi cấy dương tính và có giảm nhạy cảm các kháng sinh cephalosporin trên kháng sinh đồ, bất kể có quan hệ tình dục lại hay không.
- Nếu đã được điều trị theo phác đồ được quy định trong hướng dẫn này (2 phác đồ ở trên) thì chọn một trong các phác đồ sau:
- Nếu đã điều trị nhưng không theo phác đồ được quy định trong hướng dẫn này (2 phác đồ ở trên) thì điều trị lại theo hướng dẫn (2 phác đồ ở trên),- Nếu thất bại điều trị và có kháng sinh đồ, điều trị lại dựa vào kết quả kháng sinh đồ.
- Nếu nghi ngờ tái nhiễm, điều trị lại theo (2 phác đồ ở trên) và điều trị cho bạn tình.
Lựa chọn một trong các phác đồ sau:* Chú ý theo dõi các tác dụng không mong muốn của thuốc.
Lựa chọn một trong các phác đồ sau:* Lưu ý: Cần tránh chạm vào mắt trong khi tra thuốc. Không khuyến cáo sử dụng dung dịch povidon iod dung môi cồn.
- Truyền thông, giáo dục cho cộng đồng đặc biệt là các quần thể có nguy cơ cao mắc các bệnh lây truyền qua đường tình dục về nguyên nhân, đường lây truyền, các biến chứng hay gặp và cách phòng bệnh.
- Tập huấn chuyên môn cho các bác sĩ đa khoa, chuyên khoa da liễu và sản phụ khoa để hạn chế tối đa lậu có biến chứng.
- Thực hành tình dục an toàn.
- Khám sàng lọc định kỳ các nhiễm trùng lây truyền qua đường tình dục cho các quần thể có nguy cơ cao.