Vancomycin NOMOGRAM
Ở người lớn không lọc máu Chia sẻ

GIỚI THIỆU
Biểu đồ NOMOGRAM này được phát triển và xác nhận dựa trên mục tiêu nồng độ đáy(Cđáy) tại Đại học Duke; nó được thiết kế để hướng dẫn xác định liều theo kinh nghiệm ban đầu và khoảng cách liều qua đường tĩnh mạch (IV) của vancomycin ở người lớn(< 60 tuổi, và cân nặng từ 50-100kg) nằm viện không được lọc máu.
Cần nhập chiều cao(cm) và cân nặng(kg) để tính liều nạp.
Những bệnh nhân bị loại trừ bao gồm những người có dược động học vancomycin rất thay đổi (ví dụ: bệnh nặng, bỏng >20% diện tích cơ thể, chức năng thận thay đổi nhanh, mang thai, suy gan/cổ trướng, trọng lượng quá mức, tình trạng cấp tính sau cấy ghép, xơ nang). Nhìn chung, tiện ích lâm sàng của biểu đồ nomogram bị hạn chế vì không thể tính đến tất cả các biến số cụ thể của bệnh nhân. Việc sử dụng biểu đồ nomogram liều vancomycin thường tạo ra nồng độ huyết thanh ở trạng thái ổn định trong phạm vi mục tiêu ở khoảng 44 - 76 % bệnh nhân.
Cần nhập chiều cao(cm) và cân nặng(kg) để tính liều nạp.
Năm sinh(hoặc tuổi)
Giới tính
Chiều cao(cm)
Cân nặng(kg)
Creatinin
Đơn vị Creatinin
Những bệnh nhân bị loại trừ bao gồm những người có dược động học vancomycin rất thay đổi (ví dụ: bệnh nặng, bỏng >20% diện tích cơ thể, chức năng thận thay đổi nhanh, mang thai, suy gan/cổ trướng, trọng lượng quá mức, tình trạng cấp tính sau cấy ghép, xơ nang). Nhìn chung, tiện ích lâm sàng của biểu đồ nomogram bị hạn chế vì không thể tính đến tất cả các biến số cụ thể của bệnh nhân. Việc sử dụng biểu đồ nomogram liều vancomycin thường tạo ra nồng độ huyết thanh ở trạng thái ổn định trong phạm vi mục tiêu ở khoảng 44 - 76 % bệnh nhân.
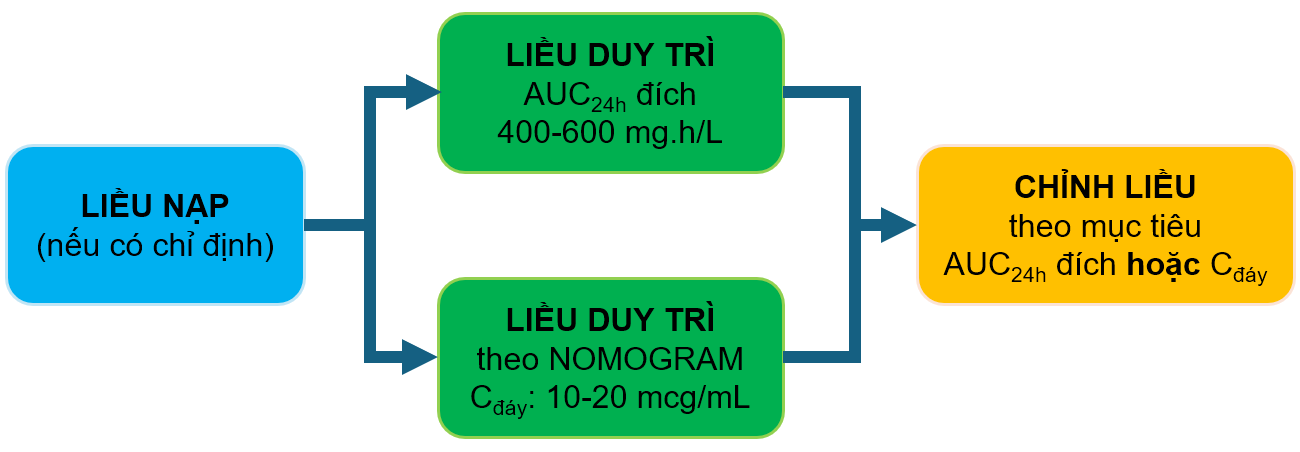
Trong thực hành lâm sàng, biểu đồ NOMOGRAM thường được sử dụng để xác định liều duy trì sau liều nạp ban đầu(ở bệnh nhân có chỉ định) hoặc khởi đầu liều duy trì (cho bệnh nhân không có chỉ định liều nạp). Sau đó, các liều tiếp theo có thể được điều chỉnh dựa theo phương pháp tính AUC24h đích hoặc Cđáy.
Sơ đồ tiếp cận sử dụng Vancomycin truyền tĩnh mạch ở bệnh nhân không lọc máu
Liều nạp giúp làm giảm khả năng tiếp xúc với Vancomycin không tối ưu. Liều nạp trong khoảng 20 - 35 mg/kg (dựa trên cân nặng thực tế). Liều được làm tròn đến 250 mg gần nhất, tối đa 3g; không quá 2g ở bệnh nhân lớn tuổi và bệnh nhân có yếu tố nguy cơ tổn thương thận cấp.
Áp dụng cho bệnh nhân bị nghi ngờ hoặc đã biết nhiễm tụ cầu vàng mức độ nặng, bao gồm nhưng không giới hạn: vãng khuẩn huyết(vi khuẩn trong máu), viêm nội tâm mạc, viêm tủy xương, nhiễm trùng khớp nhân tạo(giả), viêm phổi cần nhập viện, nhiễm trùng liên quan đến hệ thần kinh trung ương, hoặc nhiễm trùng gây ra bệnh nặng.
- 25 - 35 mg/kg: thường dùng
- 20 - 25 mg/kg: áp dụng cho bệnh nhân béo phì. Hoặc bệnh nhân lọc máu(cũng là chỉ định cho liều nạp này nhưng không áp dụng trong chủ đề này vì biểu đồ NOMOGRAM không áp dụng cho bệnh nhân lọc máu).
- 15 - 20 mg/kg: truyền liên tục(như bệnh nhân bệnh nặng[đặc biệt là bệnh nhân CRRT], bệnh nhân điều trị kháng sinh ngoại trú, và bệnh nhân không dung nạp với truyền ngắt quãng), theo sau bởi tổng liều hằng ngày 30 - 40 mg/kg (tối đa 60 mg/kg) để đạt mục tiêu nồng độ ở trạng thái ổn định 20 - 25 mcg/mL, điều chỉnh tốc độ truyền để đạt được mức tiếp xúc thuốc mong muốn. Tuy nhiên, cần thêm bằng chứng để hướng dẫn thực hành này.
Liều và khoảng cách liều duy trì ban đầu dựa trên mục tiêu nồng độ đáy (Cđáy), cân nặng bệnh nhân, và độ thanh thải Creatinine theo Cockcroft Gault.
Chức năng thận:
Nồng độ đáy mục tiêu:
- Cđáy: 15 - 20 mcg/mL cho những bệnh nhân nhiễm trùng nặng và mô sâu (như: vãng khuẩn huyết, viêm nội tâm mạc, viêm tủy xương, nhiễm trùng khớp giả, viêm phổi cần nhập viện, nhiễm trùng liên quan đến hệ thần kinh trung ương hoặc nhiễm trùng gây bệnh nặng).
- Cđáy: 10 - 15 mcg/mL cho những bệnh nhân bị nhiễm trùng không nặng và bề mặt (như: nhiễm trùng da và mô mềm không biết chứng, nhiễm trùng tiết niệu).
- Bệnh có cân nặng thực tế (ABW) ≤ 125% cân nặng lý tưởng (IBW): sử dụng cân nặng thực tế
- Bệnh nhân có ABW > 125% IBW: sử dụng cân nặng hiệu chỉnh (AdjBW)
- Liều duy trì > 2g/liều hoặc 4 g/ngày chỉ được đưa ra khi có kết quả về nồng độ thuốc trong huyết thanh < mức điều trị, do lo ngại về tổn thương thận.
- Biểu đồ Nomogram chưa được xác thực ở bệnh nhân > 100kg.
Chức năng thận:
- Độ thanh thải CrCl được ước tính theo Cockcroft Gault có thể ước tính quá mức độ thải Vancomycin qua thận ở bệnh nhân có khối cơ thấp và ở bệnh nhân lớn tuổi (≥ 60 tuổi). Xem xét liều ban đầu thận trọng hơn (ví dụ: tần suất thấp hơn) ở những bệnh nhân này và/hoặc sử dụng phương pháp đánh giá chức năng thận thay thế.
- Ở bệnh nhân bị bệnh thận tiến triển (ví dụ CrCl < 29 ml/phút và không lọc máu) hoặc chức năng thận không ổn định, liều dùng sau liều ban đầu có thể được xác định bằng cách đo nồng độ "tại thời điểm" theo thời gian (trạng thái không ổn định).
| CrCl (ml/phút) | Cân nặng bệnh nhân(kg) | |||||
|---|---|---|---|---|---|---|
| 50-59 | 60-69 | 70-79 | 80-89 | 90-99 | 100 | |
| <10 (không lọc máu) |
Lặp lại liều khi nồng độ huyết thanh tại thời điểm xét nghiệm(ngẫu nhiên) ≤ 20 mcg/mL | |||||
| 10-19 (không lọc máu) |
750 mg mỗi 48 giờ | 1000 mg mỗi 48 giờ | 1000 mg mỗi 48 giờ | 1250 mg mỗi 48 giờ | 1250 mg mỗi 48 giờ | 1500 mg mỗi 48 giờ |
| 20-29 | 500 mg mỗi 24 giờ | 750 mg mỗi 24 giờ | 1000 mg mỗi 36 giờ | 1250 mg mỗi 36 giờ | 1250 mg mỗi 36 giờ | 1250 mg mỗi 36 giờ |
| 30-39 | 750 mg mỗi 24 giờ | 750 mg mỗi 24 giờ | 1000 mg mỗi 24 giờ | 1250 mg mỗi 24 giờ | 1250 mg mỗi 24 giờ | 1250 mg mỗi 24 giờ |
| 40-49 | 750 mg mỗi 18 giờ | 750 mg mỗi 18 giờ | 1000 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ |
| 50-59 | 750 mg mỗi 18 giờ | 1000 mg mỗi 18 giờ | 1000 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1500 mg mỗi 18 giờ |
| 60-69 | 750 mg mỗi 12 giờ | 750 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ |
| 70-79 | 750 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ |
| 80-89 | 750 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ |
| 90-99 | 1000 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ |
| ≥100 và <60 tuổi | 750 mg mỗi 8 giờ | 750 mg mỗi 8 giờ | 1000 mg mỗi 8 giờ | 1250 mg mỗi 8 giờ | 1250 mg mỗi 8 giờ | 1250 mg mỗi 8 giờ |
| CrCl (ml/phút) | Cân nặng bệnh nhân(kg) | |||||
|---|---|---|---|---|---|---|
| 50-59 | 60-69 | 70-79 | 80-89 | 90-99 | 100 | |
| <10 (không lọc máu) |
Lặp lại liều khi nồng độ huyết thanh tại thời điểm xét nghiệm(ngẫu nhiên) ≤ 15 mcg/mL | |||||
| 10-19 (không lọc máu) |
1000 mg mỗi 72 giờ | 1250 mg mỗi 72 giờ | 1250 mg mỗi 72 giờ | 1500 mg mỗi 72 giờ | 1500 mg mỗi 72 giờ | 1750 mg mỗi 72 giờ |
| 20-29 | 1000 mg mỗi 48 giờ | 1000 mg mỗi 48 giờ | 1250 mg mỗi 48 giờ | 1500 mg mỗi 48 giờ | 1500 mg mỗi 48 giờ | 1750 mg mỗi 48 giờ |
| 30-39 | 1000 mg mỗi 36 giờ | 1000 mg mỗi 36 giờ | 1250 mg mỗi 36 giờ | 1500 mg mỗi 36 giờ | 1500 mg mỗi 36 giờ | 1750 mg mỗi 36 giờ |
| 40-49 | 1000 mg mỗi 24 giờ | 1000 mg mỗi 24 giờ | 1250 mg mỗi 24 giờ | 1250 mg mỗi 24 giờ | 1500 mg mỗi 24 giờ | 1500 mg mỗi 24 giờ |
| 50-59 | 1000 mg mỗi 24 giờ | 1250 mg mỗi 24 giờ | 1250 mg mỗi 24 giờ | 1500 mg mỗi 24 giờ | 1500 mg mỗi 24 giờ | 1750 mg mỗi 24 giờ |
| 60-69 | 1000 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1500 mg mỗi 18 giờ | 1500 mg mỗi 18 giờ | 1750 mg mỗi 18 giờ |
| 70-79 | 1000 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1500 mg mỗi 18 giờ | 1500 mg mỗi 18 giờ | 1750 mg mỗi 18 giờ |
| 80-89 | 1000 mg mỗi 18 giờ | 1250 mg mỗi 18 giờ | 1250 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ |
| 90-99 | 1000 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ |
| ≥100 và <60 tuổi | 1000 mg mỗi 12 giờ | 1000 mg mỗi 12 giờ | 1250 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ | 1500 mg mỗi 12 giờ |
- Bệnh nặng
- Nhiễm trùng xâm lấn nặng
- Chức năng thận suy giảm hoặc có sự thay đổi nhanh.
- Béo phì (BMI ≥ 40 kg/m2)
- Người cao tuổi
- Đáp ứng lâm sàng kém sau 3 – 5 ngày điều trị
- Phối hợp Vancomycin với các thuốc độc thận khác như: aminoglycosid, piperacillin – tazobactam, amphotericin B, cyclosporin, thuốc lợi tiểu quai, thuốc giảm đau không steroid (NSAID) và thuốc cản quang.
| Thời điểm lấy mẫu máu để theo dõi nồng động Vancomycin lần đầu phụ thuộc chức năng thận | ||
|---|---|---|
| CrCl (ml/phút) | Thời điểm lấy mẫu xét nghiệm | |
| >50 | Trong vòng 30 phút | Trước liều thứ 4 |
| 15-49 | Trước liều thứ 3 | |
| <15 | Liều mỗi 24 giờ: trước liều thứ 3 | |
| Liều mỗi 48 giờ: trước liều thứ 2 | ||
Ví dụ: Đối với trường hợp lấy mẫu trong vòng 30 phút trước liều thứ 4 thì vẫn thực hiện liều thứ 4 như liều duy trì đang dùng. Kết quả đo dùng để hiệu chỉnh liều ở liều thứ 5 (nếu cần chỉnh liều).
Vancomycin là thuốc có dược động học tuyến tính, do đó việc thay đổi liều dùng tỷ lệ thuận với việc thay đổi nồng độ đáy của thuốc.
Trường hợp vẫn chưa đạt được nồng độ đáy mục tiêu: tiếp tục quy trình trên cho đến khi ổn định
Liều hiệu chỉnh = (liều đang dùng x Cđáy mong muốn) / Cđáy đo được
Khi nồng độ đáy Cđáy trên ngưỡng mục tiêu:
- Tăng > 5 µg/mL: ngưng vancomycin, kiểm tra nồng độ đáy mỗi 24 giờ, đến khi nồng độ đáy đạt mục tiêu, bắt đầu liều hiệu chỉnh.
- Tăng ≤ 5 µg/mL: bắt đầu liều hiệu chỉnh ở liều kế tiếp.
| Bảng tham khảo chỉnh liều theo kết quả nồng độ đáy Cđáy | |
|---|---|
| Cđáy | Khuyến cáo điều chỉnh |
| < 5 | Giảm khoảng cách liều ở lần kế tiếp VÀ cân nhắc tăng liều 250-500mg |
| 5-10 | Giảm khoảng cách liều ở lần kế tiếp VÀ cân nhắc tăng liều 250-500mg |
| 10-15 | Nếu mục tiêu 10-15 ⇒ giữ nguyên Nếu mục tiêu 15-20 ⇒tăng liều 250-500mg |
| 15-20 | Nếu mục tiêu 10-15 ⇒ giảm liều 250-500mg Nếu mục tiêu 15-20 ⇒giữ nguyên |
| 20-25 | Giảm liều 250-500mg HOẶC tăng khoảng cách liều ở liều kế tiếp |
| 25-30 | Tăng khoảng cách liều ở liều kế tiếp VÀ/HOẶC giảm liều 500mg |
| >30 | Hoãn Vancomycin cho đến khi nồng độ đáy < 20 µg/mL, sau đó khở động lại với phác đồ hiệu chỉnh |
| Theo dõi nồng độ đáy khi đạt mục tiêu | |
|---|---|
| Đối tượng | Tần suất theo dõi nồng độ đáy |
| Chức năng thận ổn định | Theo dõi khi có tiến triển rối loạn chức năng thận |
| Bệnh nhân nhiễm trùng nặng cần dùng Vancomycin kéo dài (từ 3-5 ngày trở lên) cần duy trì nồng độ đáy mục tiêu 15 – 20 μg/ml. | Ít nhất 1 lần/tuần |
| BN có bệnh nặng, béo phì bệnh lý,... | |
| Bệnh nhân có nguy cơ tổn thương thận cao vì dùng kèm các thuốc độc thận khác (như amphotericin B, piperacillin-tazobactam, aminoglycoside…) | |
- Hòa tan lọ 0,5g với 10 ml nước cất pha tiêm hoặc 1g với 20 ml nước cất pha tiêm.
- Pha loãng tiếp với dung dịch NaCl 0.9% hoặc Glucose 5%. Nồng độ sau pha thường không quá 5 mg/ml. Ở người hạn chế dịch, nồng độ pha tối đa là 10 mg/mL khi truyền tĩnh mạch ngoại vi và 20 mg/ml khi truyền qua tĩnh mạch trung tâm.
- Truyền thuốc ở tốc độ nhanh làm tăng nguy cơ xảy ra phản ứng truyền thuốc như: viêm tĩnh mạch, hoại tử mô, hội chứng người đỏ. Để giảm thiểu các phản ứng truyền thuốc, tốc độ truyền không quá 10 - 15 mg/phút (tức 1000 mg trong ≥ 1 giờ). Đối với những bệnh nhân có phản ứng khi truyền thuốc(đỏ ửng qua trung gian histamin trong hoặc ngay sau khi truyền vancomycin) nên truyền tốc độ chậm(cân nhắc truyền liên tục trong 24 giờ) hoặc cần giảm liều.
- Không truyền Vancomycin cùng đường truyền với các thuốc: Albumin, các kháng sinh beta lactam(ví dụ: Penicillin, cefazolin, ceftriaxone, ceftazidime, cefepime, piperacillin-tazobactam, carbapenem), moxifloxacin, furosemide, propogfol, heparin, pantoprazol, rocuronium, valproate.
| Liều dùng(g) | Thể tích pha truyền | Thời gian truyền tối thiểu | |
|---|---|---|---|
| Thông thường | Hạn chế dịch | ||
| ≤ 0,5 | 100 | 50 | 30 phút |
| 0,75 | 250 | 75 | 60 phút |
| 1-1,25 | 250 | 125 | 60 phút |
| 1,5 | 500 | 150 | 90 phút |
| 1,75-2 | 500 | 200 | 120 phút |
| 2,5 | 500 | 250 | 150 phút |