Vàng sa sơ sinh trong sản khoa
Bilirubin tăng > 120 µmol/l ( >7 mg/dl) trong máu trẻ sơ sinh Chia sẻ

- GIỚI THIỆU
- VÀNG DA TĂNG BILIRUBIN GIÁN TIẾP
- Tóm tắt chuyển hóa bilirubin trong cơ thể và tại sao trẻ sơ sinh lại dễ bị vàng da
- Vàng da sinh lý
- Vàng da bệnh lý
- Định nghĩa
- Cách xác định vàng da đúng
- Mức độ vàng da
- Xét nghiệm
- Điều trị
- Dự phòng
- VÀNG DA TĂNG BILIRUBIN TRỰC TIẾP
- Định nghĩa
- Đặc điểm
- Lâm sàng
- Xét nghiệm
- Điều trị
- TÀI LIỆU THAM KHẢO
GIỚI THIỆU
- Vàng da là một triệu chứng thường gặp ở trẻ sơ sinh do nhiều nguyên nhân
gây nên.
- Vàng da là do lượng bilirubin tăng > 120 µmol/l (>7 mg/dl) trong máu trẻ
sơ sinh.
- Hầu hết các trường hợp trẻ vàng da có hàm lượng bilirubin/ máu không nguy
hại và không cần điều trị
- Bilirubin được tạo ra do sự dị hóa của hemoglobin trong cơ thể
- Chuyển hóa bilirubin trong bào thai: sự thanh lọc bilirubin trong huyết tương thai nhi do mẹ đảm nhiệm. Bilirubin gián tiếp của thai qua rau thai gắn với albumin của mẹ đến gan mẹ và → bilirubin trực tiếp và được đào thải ra ngoài. Chỉ có một phần rất nhỏ bilirubin được biến đổi tại gan thai nhi và được chuyển xuống ruột, có trong phân su.
- Chuyển hóa bilirubin sau khi sinh: ngay sau khi sinh, trẻ phải tự đảm nhận chuyển hóa bilirubin trong khi chức năng chuyển hóa bilirubin của nhiều cơ quan còn chưa hoàn thiện.
- Vàng da do tăng bilirubin gián tiếp ( tư do)
- Vàng da do tăng bilirubin trực tiếp ( kết hợp)
- Hồng cầu vỡ phóng thích bilirubin vào máu do:
- Số lượng hồng cầu /kg/ trẻ sơ sinh lớn hơn người lớn
- Đời sống hồng cầu thai nhi ngắn hơn người lớn
- Thiếu enzyme G6PD
- Men gan ( glucuronyl transferase) chưa hoàn chỉnh
- Lượng Albumin trong máu thấp
- Trẻ sơ sinh thiếu oxy nặng ( ngạt), nhiễm khuẩn, nhiễm toan, dùng một số thuốc cạnh tranh với bilirubin (cafein, heparin, rocephin…)
- Nhu động ruột của trẻ kém → Bilirubin bị tái hấp thu qua chu trình ruột gan
- Chức năng thận chưa hoàn chỉnh
- Xuất hiện sau ngày thứ 3
- Tự khỏi sau 1 tuần
- Vàng da nhẹ đến mặt, ngực
- Toàn trạng trẻ ổn định
- XN Bilirubin : trẻ đủ tháng < 12 mg/dl, trẻ non tháng < 15 mg/dl
- Khi nồng độ bilirubin tăng cao hơn mức độ sinh lý.
- Bilirubin gián tiếp > 12 mg/dl ( trẻ đủ tháng),> 15 mg/dl ( trẻ non tháng).
- Quan sát trẻ dưới ánh sáng tự nhiên vì nếu nhìn dưới ánh sáng đèn thì tình trạng vàng da có thể nặng hơn hoặc nếu thiếu ánh sáng thì không thể phát hiện được vàng da.
- Dùng ngón tay ấn nhẹ lên da trong 2 giây rồi bỏ ra, làm như vậy có thể nhìn rõ màu da và tổ chức dưới da.
Dựa vào
- Tình trạng trẻ: các dấu hiệu đi kèm như có cơn ngừng thở, li bì, nôn, bú kém, thân nhiệt không ổn định,co giật, tăng trương lực cơ, xoắn vặn.
- Các yếu tố thuận lợi:
- Thời gian xuất hiện vàng da
- Vàng da xuất hiện sớm < 24 giờ tuổi
- Vàng da xuất hiện sau 3 ngày: phổ biến
- Vàng da xuất hiện muộn( ngày 14 trở đi)
- Tình trạng trẻ: các dấu hiệu đi kèm như có cơn ngừng thở, li bì, nôn, bú kém, thân nhiệt không ổn định,co giật, tăng trương lực cơ, xoắn vặn.
- Các yếu tố thuận lợi:
- Trẻ đẻ ngạt gây thiếu oxy máu
- Trẻ đẻ non, nhẹ cân
- Trẻ hạ thân nhiệt, hạ đường máu
- Trẻ toan máu
- Trẻ giảm albumin máu
- Trẻ chậm đi ngoài phân su, nôn dịch vàng
- Tiền sử mẹ: Có trẻ sơ sinh bị vàng da ở lần đẻ trước. Mẹ dùng thuốc oxytocin kích thích đẻ. Tiền sử thai nghén có nguy cơ : tiền sản giật, tiểu đường, nhiễm khuẩn…
- Theo nguyên tắc Krammer
- Theo ngày tuổi sau đẻ
| Nguyên tắc Krammer | ||||||
|---|---|---|---|---|---|---|
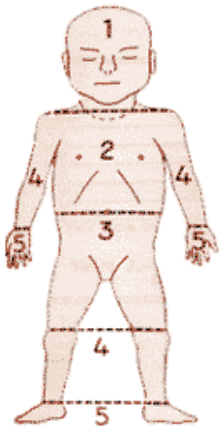 |
Vùng | 1 | 2 | 3 | 4 | 5 |
| Bilirubin/máu (mg/dl) |
5-7 | 8-10 | 11-13 | 13-15 | >15 | |
| Bilirubin/máu (µmol/l) |
85-119 | 136-170 | 187-221 | 221-255 | >255 | |
| Theo ngày tuổi sau đẻ | ||
|---|---|---|
| Tuổi | Vị trí vàng da | Phân loại |
| Ngày 1 | Bất cứ vị trí nào | Vàng da nặng |
| Ngày 2 | Cánh tay và cẳng chân | Vàng da nặng |
| Ngày 3 trở đi | Bàn tay và bàn chân | Vàng da nặng |
- Bilirubin máu
- Công thức máu
- Nhóm máu (ABO; Rh mẹ -con)
- Test Coombs trực tiếp
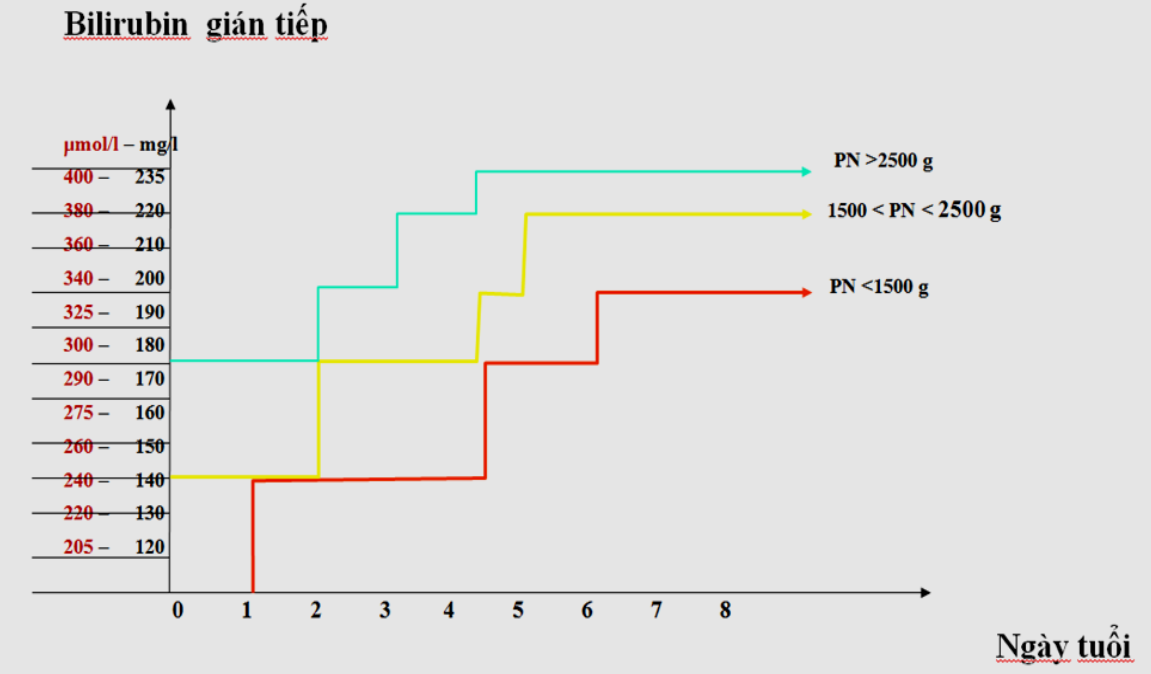
Dựa vào mức bilirubin máu, cân nặng, tuổi sau đẻ: (xem hình):
Bảng chỉ định điều trị vàng da dựa vào mức Bilirubin gián tiếp trong máu, cân
nặng và ngày tuổi của trẻ.
- Chiếu đèn: là kỹ thuật dễ thực hiện, không xâm lấn và ít tác dụng phụ, biến chứng
Hướng dẫn chiếu đèn
- Bộc lộ da trẻ đến mức tối đa
- Che mắt cho trẻ
- Đặt trẻ ở vùng trung tâm của ánh sáng đèn và điều chỉnh khoảng cách thích hợp từ bóng đèn chiếu đến trẻ là 30 -40 cm
- Theo dõi mức Bilirubin trong máu : nếu trẻ vàng da sớm ≤ 48 giờ thì làm xét nghiệm mỗi 6- 8 giờ , nếu thấy mức Bilirubin máu không tăng hoặc tăng trong giới hạn ở bảng trên thì tiếp tục chiếu đèn và xét nghiệm lại sau 24 giờ. Nếu trẻ vàng da sau 48 giờ thì làm xét nghiệm bilirubin sau 24 giờ.
- Theo dõi thân nhiệt của trẻ.
- Theo dõi phát hiện các tác dụng phụ do chiếu đèn ( Đỏ da, phỏng da, mất nước, phân lỏng).
- Điều trị hỗ trợ khác
- Truyền dung dịch Glucose 10% liều 80-100 ml/kg/ngày để tăng cường chức năng kết hợp bilirubin của gan
- Truyền albumin: Khi albumin máu < 30 g/l, tỉ lệ bilirubin toàn phần/albumin >8. Liều 1-2g/kg pha với dung dịch glucose 5% pha loãng 2-3 lần. (1g albumin gắn 8.5 mg/dl bilirubin)
- Thay máu một phần nếu có đa hồng cầu
- Cho trẻ dùng sữa mẹ sớm để tăng thải bilirubin qua ruột
- Giải quyết dị tật bẩm sinh đường tiêu hóa nêu có
Mức Bilirubin ở bảng là mức thay máu,chỉ định chiếu đèn khi mức Bilirubin
bằng từ nửa mức thay máu trở lên.
- Hướng dẫn mẹ theo dõi và phát hiện sớm dấu hiệu vàng da của trẻ để kịp thời đưa trẻ đến cơ sở y tế
- Chiếu đèn dự phòng các trường hợp trẻ có nguy cơ ( ví dụ: trẻ đẻ non, đa hồng cầu, đẻ ngạt, bướu huyết…)
Vàng da tăng bilirubin trực tiếp khi nồng độ bilirubin trực tiếp
vượt quá 2.0 mg/dl và chiếm > 10 % bilirubin toàn phần.
- Vàng da xuất hiện muộn và ngày càng tăng.
- Vàng da xỉn, có kèm vàng mắt và niêm mạc, gan to, có thể có lách to.
- Biến đổi màu sắc phân (vàng sẫm hoặc bạc màu) và nước tiểu vàng sẫm.
- Có thể có kèm theo xuất huyết dưới da, chảy máu rốn, đường tiêu hóa.
- Xét nghiệm khảo sát chức năng gan
- Bilirubin toàn phần, trực tiếp
- Men gan: SGOT, SGPT
- Chức năng đông máu: PT,APTT
- Nồng độ Albumine, Cholesterol, Phosphatase kiềm
- Đường máu
- Amoniac máu ( nếu nghi ngờ có suy gan)
- Huyết thanh chẩn đoán nhiễm trùng bào thai
- Cấy máu, nước tiểu
- Siêu âm gan mật, ổ bụng
- Chụp đường mật có cản quang
- Sinh thiết gan ( dưới hướng dẫn của siêu âm)
- Nội khoa: bảo vệ chức năng gan, điều trị nhiễm trùng, bổ sung vitamin tan trong dầu
- Ngoại khoa: Trong teo đường mật, u nang ống mật chủ