Cá thể hóa điều trị suy tim mạn tính
Suy tim với phân suất tống máu thất trái giảm (EF ≤ 40%) Chia sẻ

GIỚI THIỆU
Có rất nhiều yếu tố ảnh hưởng đến việc lựa chọn thuốc điều trị suy tim mạn tính. Kể cả 4 thuốc trụ cột cũng có những giới hạn nhất định trong bệnh cảnh kèm theo. Việc tối ưu lựa chọn, nhất là không làm nặng hơn tình trạng suy tim cũng như bệnh nền đi kèm là một thách thức lớn trong điều trị. Ứng dụng sử dụng AI cơ bản để đưa ra cho bạn các cân nhắc lựa chọn dựa trên cá thể hóa.
Điều trị nội khoa được coi là nền tảng đối với tất cả các bệnh nhân suy tim phân suất tống máu giảm và cần phải được tối ưu hóa trước khi cân nhắc bất kì phương pháp can thiệp không sử dụng thuốc hay các thiết bị cấy ghép.
Ba mục tiêu chính trong điều trị nội khoa với bệnh nhân suy tim phân suất tống máu giảm:
Những điểm thiết yếu trong điều trị nội khoa với người bệnh suy tim phân suất tống máu giảm- Giảm tỉ lệ tử vong.
- Dự phòng tái nhập viện do suy tim mất bù.
- Cải thiện triệu chứng, khả năng gắng sức và chất lượng cuộc sống.
- Chế độ ăn uống, sinh hoạt: ăn giảm muối, hạn chế rượu bia, ngưng hút thuốc lá, tránh các chất gây độc cho cơ tim...
- Chế độ nghỉ ngơi hợp lý, không được gắng sức quá mức
- Chế độ hoạt động, tập luyện thể lực phù hợp với mức độ suy tim
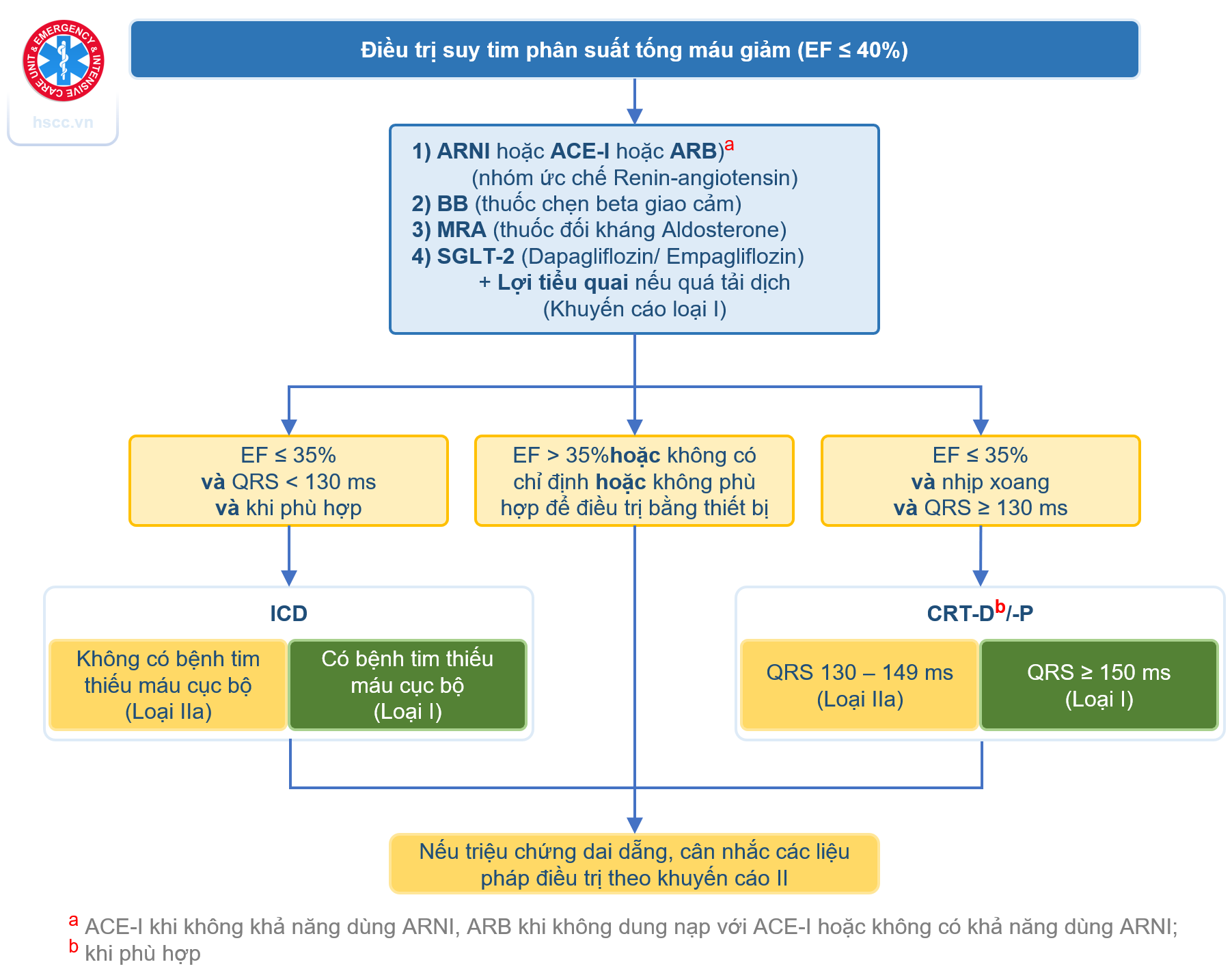
- Các nhóm thuốc nền tảng (còn gọi là các nhóm thuốc “trụ cột”), bao gồm: (1) Nhóm ức chế hệ renin-angiotensin bao gồm ức chế men chuyển (ACE-I) hoặc ức chế thụ thể angiotensin (ARB) hoặc ức chế kép neprilysin và angiotensin (ARNI); (2) Chẹn beta giao cảm; (3) Thuốc đối kháng thụ thể mineralocorticoid hay kháng aldosterone (MRA); và (4) Ức chế kênh đồng vận chuyển Natri-glucose 2 tại ống thận (ức chế SGLT2) giúp giảm tử vong, giảm nhập viện vì suy tim, cải thiện triệu chứng suy tim ở người bệnh suy tim có phân suất tống máu giảm.
- ARNI được lựa chọn ở bệnh nhân NYHA II-III, ACE-I hoặc ARB được chỉ định cho bệnh nhân NYHA từ II-IV, ACE-I được chỉ định trong những tình huống không có khả năng dùng ARNI, ARB nên được dùng khi người bệnh không dung nạp được với ACE-I hoặc không có khả năng dùng ARNI.
- Nhóm ức chế kênh đồng vận chuyển Natri-glucose tại ống thận (ức chế SGLT2). Thuốc có tác dụng giảm tái hấp thu/tăng thải glucose và natri. Hai thuốc trong nhóm này là dapagliflozin hoặc empagliflozin được khuyến cáo chỉ định bất kể người bệnh có kèm theo đái tháo đường hay không.
- Bốn “trụ cột” chính trong điều trị nội khoa đề cập ở trên nên cân nhắc kết hợp sớm nhằm mang lại lợi ích tối đa cho người bệnh nhưng luôn phải lưu ý khía cạnh cá thể hóa và đảm bảo an toàn. Một người bệnh, trong từng giai đoạn diễn biến của suy tim, có thể dung nạp tốt với kết hợp đủ cả 4 thuốc nhưng cũng có thể chỉ là 3, 2 hoặc 1 trong 4 loại. Cần lưu ý chỉ dùng 1 thuốc duy nhất đại diện cho mỗi nhóm trong phác đồ (ví dụ: chỉ dùng 1 thuốc hoặc ACEI hoặc ARNI hoặc ARB).
- Ngoại trừ nhóm ức chế SGLT2 được sử dụng với liều cố định, người bác sĩ thực hành luôn cần lưu ý điều chỉnh các nhóm thuốc ARNI hoặc ACE-I hoặc ARB, chẹn beta giao cảm và MRA từ liều khởi đầu thấp tới liều tối đa mà bệnh nhân có thể dung nạp được.
- Bên cạnh 4 nhóm thuốc “trụ cột”, cần dùng thuốc lợi tiểu quai trong trường hợp bệnh nhân có dấu hiệu ứ trệ dịch.
ACE-I, chất ức chế men chuyển; ARB, thuốc chẹn thụ thể angiotensin; ARNI, chất ức chế thụ thể angiotensin / neprilysin; BB Beta-Blocker; CRT, liệu pháp tái đồng bộ tim; HTX, ghép tim; LBBB, block nhánh trái; LVAD, thiết bị trợ giúp thất trái; MR, trào ngược van hai lá; MRA, chất đối kháng thụ thể mineralocorticoid; PVI, cô lập tĩnh mạch phổi; SGLT2i, ức chế chất đồng vận chuyển natri – glucose 2.
| Thuốc | Liều khởi đầu | Liều đích |
|---|---|---|
| ỨC CHẾ MEN CHUYỂN (ACE-I) | ||
| Captopril | 6.25 mg, ngày 3 lần | 50 mg, ngày 3 lần |
| Enalapril | 2.5 mg, ngày 2 lần | 10 - 20 mg, ngày 2 lần |
| Lisinopril | 2.5 - 5 mg, ngày 1 lần | 20 - 35 mg, ngày 1 lần |
| Perindopril | 2.5 - 5 mg ngày 1 lần | 10 - 20 mg ngày 1 lần |
| Ramipril | 2.5 mg, ngày 2 lần | 5 mg, ngày 2 lần |
| Trandolapril | 0.5 mg, ngày 1 lần | 4 mg, ngày 1 lần |
| ARNI | ||
| Sacubitril/valsartan (Uperio) | 49/51 mg, ngày 2 lần | 97/103 mg, ngày 2 lần |
| CHẸN BETA GIAO CẢM (BB) | ||
| Bisoprolol | 1.25 mg, ngày 1 lần | 10 mg, ngày 1 lần |
| Carvedilol | 3.125 mg, ngày 2 lần | 25 mg, ngày 2 lần |
| Metoprololsuccinate (CR/XL) | 12.5-25 mg, ngày 1 lần | 200 mg, ngày 1 lần |
| Nebivolol | 1.25 mg, ngày 1 lần | 10 mg, ngày 1 lần |
| KHÁNG ALDOSTERONE (MRA) | ||
| Spironolactone | 25 mg, ngày 1 lần | 50 mg, ngày 1 lần |
| ỨC CHẾ SGLT2 (SGLT2-I) | ||
| Dapagliflozin | 10 mg, ngày 1 lần | 10 mg, ngày 1 lần |
| Empagliflozin | 10 mg, ngày 1 lần | 10 mg, ngày 1 lần |
| ỨC CHẾ THỤ THỂ AT1 ANGIOTENSIN II (ARB) | ||
| Candesartan | 4 mg, ngày 1 lần | 32 mg, ngày 1 lần |
| Losartan | 50 mg, ngày 1 lần | 150 mg, ngày 1 lần |
| Valsartan | 40 mg, ngày 2 lần | 160 mg, ngày 2 lần |
| CÁC THUỐC KHÁC | ||
| Ivabradine (chẹn kênh f) | 5 mg, ngày 2 lần | 7.5 mg, ngày 2 lần |
| Digoxin | 62.5 µg , ngày 1 lần | 250 µg , ngày 1 lần |
| Hydralazine/ Isosorbide dinitrate | 37.5mg/20mg , ngày 3 lần | 75 mg/40 mg, ngày 3 lần |
| Thuốc | Liều khởi đầu | Liều tối đa | Chu kỳ dùng |
|---|---|---|---|
| LỢI TIỂU QUAI | |||
| Furosemide | 20 - 40 mg ngày 1 hoặc 2 lần | 600 mg | 6 - 8 giờ |
| Bumetanide | 0.5-1.0 mg ngày 1 hoặc 2 lần | 10mg | 4 - 6 giờ |
| Torsemide | 10-20 mg ngày 1 lần | 200mg | 12 - 16 giờ |
| LỢI TIỂU THIAZIDE | |||
| Hydrochlorothiazide | 25 mg ngày 1 hoặc 2 lần | 100 mg | 6 - 12 giờ |
| Indapamide | 2.5 mg ngày 1 lần | 5mg | 36 giờ |
| Metolazone | 2.5 mg ngày 1 lần | 20mg | 12 - 24 giờ |
| LỢI TIỂU GIỮ KALI | |||
| Amiloride | 5.0 mg ngày 1 lần | 20 mg | 24 giờ |
| THUỐC ĐỐI KHÁNG ARGININE VASOPRESSIN (lợi tiểu giữ Natri) | |||
| Tolvaptan | 15 mg ngày 1 lần | 60 mg | |
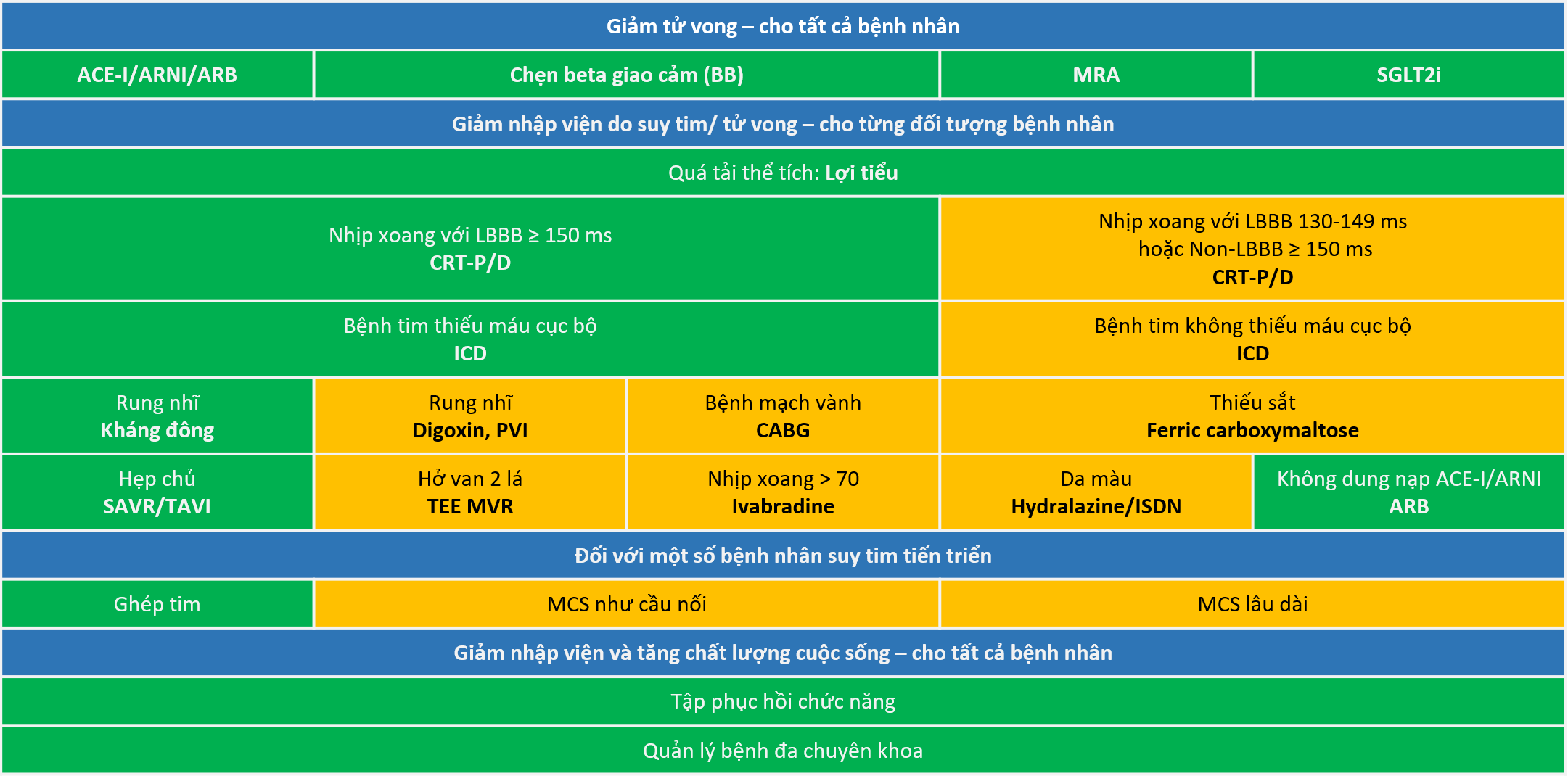
Chú thích: ACE-I: thuốc ức chế men chuyển; ARB: ức chế thụ thể angiotensin; ARNI: ức chế thụ thể angiotensin/neprilysin; CRT-D: tạo nhịp tái đồng bộ tim kèm chức năng khử rung tim; CRT-P: tạo nhịp tái đồng bộ tim không kèm chức năng khử rung tim; ICD: thiết bị khử rung tim tự động cấy vào cơ thể; ISDN: isosorbide dinitrate; LBBB: blốc nhánh trái; MCS: hỗ trợ tuần hoàn cơ học; MRA: thuốc kháng thụ thể mineralcorticoid; PVI: cô lập tĩnh mạch phổi điều trị rung nhĩ; SGLT2i: chất ức chế đồng vận chuyển natri-glucose 2; SAVR: phẫu thuật thay van động mạch chủ;TAVI: thay van động mạch chủ qua catheter; TEE MVR: sửa van hai lá bằng kẹp hai bờ van qua đường ống thông.
Xanh lá: Mức chỉ định loại I (chỉ định rõ ràng) theo các khuyến cáoVàng: Mức chỉ định loại IIa (chỉ định cân nhắc) theo các khuyến cáo