COVID-19: Kiểm soát glucose máu
cho bệnh nhân COVID-19 Chia sẻ

- GIỚI THIỆU
- TĂNG GLUCOSE MÁU LIÊN QUAN ĐẾN CORTICOID
- Đánh giá chung
- Mục tiêu và tần suất theo dõi glucose máu mao mạch
- ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG KHI DÙNG CORTICOID
- Điều trị khi bắt đầu dùng corticoid
- Điều chỉnh liều insulin khi glucose máu cao > 12 mmol/L
- Chỉnh liều với người bệnh đang sử dụng 1 mũi insulin nền/ngày
- Chỉnh liều với người bệnh đang sử dụng 2 mũi insulin hỗn hợp/ngày (Premixed)/ngày: Tiêm insulin trước bữa ăn 30 phút
- Chỉnh liều với người bệnh đang sử dụng 4 mũi insulin/ngày
- Phác đồ truyền insulin nhanh tĩnh mạch khi glucose máu quá cao
- TÀI LIỆU THAM KHẢO
GIỚI THIỆU
Bệnh nhân COVID-19 có thể bị tăng đường huyết do nhiều nguyên nhân khác nhau, thường gặp như tình trạng nhiễm trùng, sử dụng corticoid. Bệnh nhân có đái tháo đường trước đó có thể làm cho tình trạng tăng đường huyết trầm trọng hơn. Hậu quả của tăng đường huyết làm tăng tỷ lệ tử vong.
Về công cụ kiểm soát đường huyết ở bệnh nhân hồi sức có thể truy cập tại: Glucose Control
Trong chủ đề này chủ yếu trích dẫn về điều trị tăng đường huyết và đái tháo đường khi dùng Coriticoid ở bệnh nhân COVID-19 theo hướng dẫn của Bộ Y Tế
Trước hết cần loại trừ đái tháo đường có nhiễm toan ceton và tình trạng tăng
đường huyết có tăng áp lực thẩm thấu bằng xét nghiệm glucose máu, khí máu động
mạch, creatinin và điện giải đồ. Nếu có nhiễm toan ceton hoặc tăng áp lực thẩm thấu
thì sẽ điều trị theo phác đồ của toan ceton và tăng áp lực thẩm thấu.
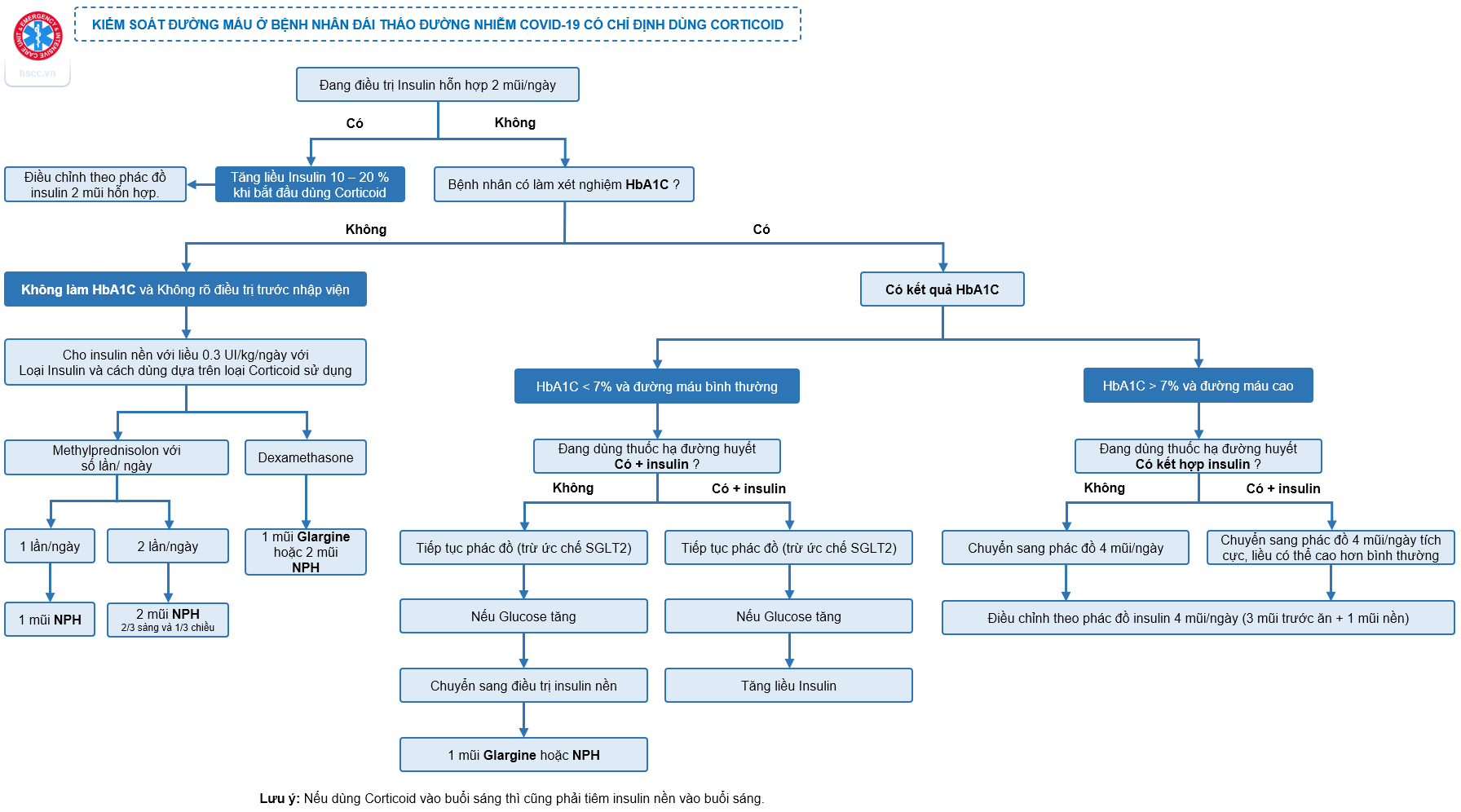
- Mục tiêu glucose máu = 6 đến 10 mmol/L (có thể chấp nhận < 12 mmol/L).
- Đo glucose máu mao mạch 4 lần/ngày vào trước các mũi tiêm insulin (trước ăn sáng - trưa - tối và lúc đi ngủ) và khi nghi ngờ hạ glucose máu.
- Nếu HbA1C < 7% và glucose máu bình thường, bệnh nhân đang điều trị thuốc uống hạ đường huyết: Tiếp tục phác đồ, trừ ức chế SGLT-2. Nếu glucose máu tăng thì chuyển qua điều trị thêm 1 mũi insulin nền (NPH hoặc Glargin) tiêm dưới da.
- Nếu HbA1C < 7% và glucose máu bình thường, bệnh nhân đang điều trị thuốc uống hạ đường huyết + insulin: tiếp tục phác đồ, trừ ức chế SGLT-2. Nếu glucose máu cao: tăng liều insulin.
- Nếu HbA1C > 7% và glucose máu cao, bệnh nhân đang điều trị thuốc uống hạ đường huyết: Chuyển điều trị insulin theo phác đồ 4 mũi/ngày (3 mũi nhanh trước ăn + 1 mũi nền).
- Nếu HbA1C > 7% và glucose máu cao, bệnh nhân đang điều trị thuốc uống hạ đường huyết + Insulin: Chuyển phác đồ Insulin tích cực 4 mũi/ngày (3 mũi nhanh trước ăn + 1 mũi nền), liều insulin có thể cao hơn bình thường.
- Nếu không biết kết quả HbA1C và không biết điều trị trước khi nhập viện:
Tiêm insulin nền với liều 0,3 UI/kg/ngày.
- Dùng methylprednisolon 1 lần/ngày: Tiêm 1 mũi NPH.
- Dùng methylprednisolon 2 lần/ngày: Tiêm 2 mũi NPH (2/3 sáng và 1/3 chiều).
- Dùng dexamethason: Tiêm 1 mũi Glargin hoặc 2 mũi NPH.
- Nếu bệnh nhân đang điều trị 2 mũi insulin hỗn hợp/ngày: Tăng liều 10 – 20% khi bắt đầu dùng corticoid.
Kiểm tra đường máu trước tiêm đánh giá kết quả và chỉnh liều tương tự bảng trên (bảng:
Chỉnh liều với người bệnh đang sử dụng 1 mũi insulin nền/ngày). Tuy nhiên, không chỉnh liều tại thời điểm kiểm tra đường máu, mà chỉnh liều trước đó bằng cách:
- Nếu glucose máu cao/thấp buổi sáng thì điều chỉnh liều insulin buổi tối ngày hôm đó.
- Còn nếu glucose máu cao/thấp buổi chiều thì điều chỉnh liều insulin sáng ngày hôm sau.
(phác đồ Basal – Bolus): chỉnh liều insulin nhanh (regular) theo cân nặng và mức đề
kháng insulin (dựa vào tổng liều insulin/ngày)
Chú ý: Nếu bị hạ glucose máu < 4,0 mmol/L: xử trí cho uống/truyền glucose
và giảm liều 3-4 đơn vị của mũi insulin gây hạ glucose máu.
- Luôn bắt đầu từ cột A.
- Thử glucose máu 2 giờ/lần. Mỗi lần thử glucose máu cần đánh giá (1) glucose
máu có < 11 mmol/L và (2) glucose máu có giảm ít nhất 3 mmol/L so với trước đó
không.
- Nếu có: giữ nguyên cột.
- Nếu không: Chuyển liều từ cột A => cột B => cột C.
- Nếu 2 lần thử glucose máu liên tiếp < 4 mmol/L: chuyển liều từ cột C → cột B → cột A.
- Nếu 4 lần thử glucose máu liên tiếp vẫn ở cột C: Hội chẩn bác sỹ chuyên khoa Nội tiết ngay