Bệnh Sởi
Measles Chia sẻ

- GIỚI THIỆU
- TỔNG QUAN - THEO WHO
- Dấu hiệu và triệu chứng
- Đối tượng nguy cơ
- Lây truyền bệnh
- Về mặt điều trị
- Về mặt phòng ngừa
- CHẨN ĐOÁN
- Lâm sàng
- Thể điển hình
- Thể không điển hình
- Cận lâm sàng
- Xét nghiệm cơ bản
- Xét nghiệm đánh giá đáp ứng viêm
- Xét nghiệm chẩn đoán nhiễm Sởi
- Yếu tố nguy cơ bệnh diễn tiến nặng
- Chẩn đoán bệnh Sởi
- Ca bệnh nghi ngờ
- Ca bệnh lâm sàng
- Chẩn đoán xác định
- Chẩn đoán phân biệt
- Phân độ bệnh Sởi
- Sởi không biến chứng
- Sởi có biến chứng
- Chẩn đoán biến chứng
- Viêm phổi
- Biến chứng tai - mũi - họng
- Biến chứng tiêu hóa
- Biến chứng thần kinh
- Viêm não xơ cứng toàn thể bán cấp
- Khởi phát bệnh lao
- Nhiễm trùng huyết
- Biến chứng khác
- ĐIỀU TRỊ
- Nguyên tắc điều trị
- Điều trị bệnh Sởi không biến chứng
- Điều trị bệnh Sởi có biến chứng
- Viêm tai giữa cấp
- Viêm kết mạc mủ
- Viêm loét giác mạc
- Viêm miệng và loét miệng
- Viêm thanh khí phế quản
- Viêm phổi
- Viêm não cấp tính
- Chỉ định globuline miễn dịch đường tĩnh mạch (IVIG)
- PHÂN CẤP ĐIỀU TRỊ
- CHĂM SÓC ĐIỀU DƯỠNG VÀ PHÒNG BỆNH
- Chăm sóc điều dưỡng
- Quản lý người bệnh và dự phòng lây truyền
- Quản lý người bệnh
- Dự phòng lây nhiễm
- Dự phòng sau phơi nhiễm
- Phòng bệnh chủ động bằng vắc xin
- PHỤ LỤC: HỖ TRỢ HÔ HẤP TRONG ĐIỀU TRỊ VIÊM PHỔI NẶNG SAU SỞI (BYT 2014)
- Cung cấp Oxy
- Thở NCPAP hay CPAP
- Chỉ định
- Chống chỉ định
- Chuẩn bị dụng cụ và phương tiện
- Tiến hành thở CPAP hay NCPAP
- Cài đặt thông số ban đầu
- Lắp vào mũi, mặt người bệnh
- Điều chỉnh máy
- Các dấu hiệu cần theo dõi
- Cai CPAP khi
- Thất bại với CPAP
- THÔNG KHÍ NHÂN TẠO
- Chỉ định
- Nguyên tắc thông khí nhân tạo
- Cài đặt ban đầu
- Theo dõi
- Sử dụng thuốc an thần giảm đau, dãn cơ
- Cai thở máy
- QUY TRÌNH (BYT 2014)
- Quy trình hỗ trợ hô hấp điều trị viêm phổi nặng do sởi
- Quy trình thở máy trong điều trị viêm phổi nặng trên người bệnh sởi với chiến lược bảo vệ phổi
- TÀI LIỆU THAM KHẢO
GIỚI THIỆU
- Bệnh Sởi là bệnh truyền nhiễm cấp tính, lây lan mạnh do vi rút Sởi (họ Paramyxoviridae, chi Morbillivirus) gây ra, bệnh có thể gây các biến chứng nặng dẫn đến tử vong, bệnh thường gặp ở trẻ dưới 3 tuổi, người lớn chưa tiêm hoặc tiêm phòng không đầy đủ cũng có nguy cơ mắc.
- Vi rút Sởi chứa RNA sợi đơn, với hai protein chính là hemagglutinin (H) và fusion (F) quan trọng trong đáp ứng miễn dịch. Kháng thể trung hòa chủ yếu tác động lên protein H, còn protein F giúp hạn chế sự phát triển vi rút. Theo Tổ chức Y tế Thế giới (WHO), vi rút Sởi được phân thành 8 nhóm (A-H) và 23 kiểu gen, hỗ trợ theo dõi sự lây lan dịch bệnh.
- Sởi lây qua đường không khí, giọt bắn hoặc tiếp xúc trực tiếp với dịch tiết hô hấp. Các triệu chứng điển hình bao gồm sốt, viêm long đường hô hấp, viêm kết mạc và phát ban. Bệnh có thể gây biến chứng nguy hiểm như viêm phổi, viêm não, viêm tai giữa, viêm loét giác mạc hoặc tiêu chảy, thậm chí tử vong.
- Chẩn đoán bệnh Sởi thường dựa vào xét nghiệm kháng thể IgM, trong đó 50- 70% trường hợp dương tính ngay từ ngày đầu phát ban và đạt 100% sau 3 ngày phát ban.
- Vắc xin phòng ngừa Sởi có hiệu quả phòng bệnh cao, phần lớn trẻ bệnh Sởi là chưa tiêm ngừa vắc xin Sởi. Mặc dù đã có vắc xin phòng bệnh, nhưng tỷ lệ mắc Sởi hiện nay tại Việt Nam cũng như trên thế giới vẫn được Tổ chức Y tế Thế giới quan tâm, tiếp tục coi là vấn đề y tế toàn cầu.
- Bệnh sởi là một căn bệnh truyền nhiễm rất cao do vi-rút gây ra. Bệnh lây lan dễ dàng khi người bị nhiễm bệnh thở, ho hoặc hắt hơi. Bệnh có thể gây ra bệnh nặng, biến chứng và thậm chí tử vong.
- Bệnh sởi có thể ảnh hưởng đến bất kỳ ai nhưng phổ biến nhất ở trẻ em.
- Bệnh sởi lây nhiễm đường hô hấp và sau đó lan ra khắp cơ thể. Các triệu chứng bao gồm sốt cao, ho, sổ mũi và phát ban khắp cơ thể.
- Tiêm vắc-xin là cách tốt nhất để ngăn ngừa bệnh sởi hoặc lây lan cho người khác. Vắc-xin an toàn và giúp cơ thể chống lại vi-rút.
- Trước khi vắc-xin sởi được đưa vào sử dụng vào năm 1963 và được tiêm chủng rộng rãi, các đợt dịch lớn thường xảy ra khoảng hai đến ba năm một lần và gây ra khoảng 2,6 triệu ca tử vong mỗi năm.
- Người ta ước tính có khoảng 107.500 người tử vong vì bệnh sởi vào năm 2023 – chủ yếu là trẻ em dưới 5 tuổi, mặc dù đã có vắc-xin an toàn và hiệu quả về mặt chi phí.
- Các hoạt động tiêm chủng tăng tốc của các quốc gia, WHO, Đối tác phòng chống bệnh sởi và rubella (trước đây là Sáng kiến phòng chống bệnh Sởi và rubella) và các đối tác quốc tế khác đã ngăn ngừa thành công khoảng 60 triệu ca tử vong trong giai đoạn 2000–2023. Việc tiêm chủng đã làm giảm số ca tử vong do bệnh sởi ước tính từ 800.062 ca năm 2000 xuống còn 107.500 ca năm 2022.
Các triệu chứng của bệnh Sởi thường bắt đầu từ 10–14 ngày sau khi tiếp xúc với vi-rút. Phát ban nổi bật là triệu chứng dễ thấy nhất.
Các triệu chứng ban đầu thường kéo dài 4–7 ngày. Chúng bao gồm:
- Chảy nước mũi
- Ho
- Mắt đỏ và chảy nước
- Những đốm trắng nhỏ bên trong má.
Phát ban bắt đầu khoảng 7–18 ngày sau khi tiếp xúc, thường ở mặt và cổ trên. Phát ban lan rộng trong khoảng 3 ngày, cuối cùng đến tay và chân. Phát ban thường kéo dài 5–6 ngày trước khi mờ dần.
Hầu hết các ca tử vong do bệnh Sởi là do các biến chứng liên quan đến căn bệnh này.
Các biến chứng có thể bao gồm:
- Mù lòa
- Viêm não (nhiễm trùng gây sưng tấy não và có khả năng gây tổn thương não)
- Tiêu chảy nặng và liên quan đến mất nước
- Nhiễm trùng tai
- Các vấn đề nghiêm trọng về hô hấp bao gồm viêm phổi.
Nếu một phụ nữ mắc bệnh sởi trong thời kỳ mang thai, điều này có thể nguy hiểm cho người mẹ và có thể khiến em bé sinh non với cân nặng khi sinh thấp(nhẹ cân).
Biến chứng thường gặp nhất ở trẻ em dưới 5 tuổi và người lớn trên 30 tuổi. Biến chứng có nhiều khả năng xảy ra ở trẻ em bị suy dinh dưỡng, đặc biệt là những trẻ không đủ vitamin A hoặc có hệ thống miễn dịch suy yếu do HIV hoặc các bệnh khác. Bản thân bệnh sởi cũng làm suy yếu hệ thống miễn dịch và có thể khiến cơ thể "quên" cách tự bảo vệ mình khỏi các bệnh nhiễm trùng, khiến trẻ em cực kỳ dễ bị tổn thương.
- Bất kỳ người nào không có miễn dịch (chưa được tiêm vắc-xin hoặc đã tiêm vắc-xin nhưng không phát triển khả năng miễn dịch) đều có thể bị nhiễm bệnh. Trẻ nhỏ và người mang thai chưa được tiêm vắc-xin có nguy cơ cao nhất bị biến chứng sởi nghiêm trọng.
- Bệnh sởi vẫn phổ biến, đặc biệt là ở một số vùng của Châu Phi, Trung Đông và Châu Á. Phần lớn các ca tử vong do bệnh sởi xảy ra ở các quốc gia có thu nhập bình quân đầu người thấp hoặc cơ sở hạ tầng y tế yếu kém, khó có thể tiếp cận được tất cả trẻ em với tiêm chủng.
- Cơ sở hạ tầng y tế và dịch vụ y tế bị hư hại ở các quốc gia đang trải qua hoặc đang phục hồi sau thiên tai hoặc xung đột làm gián đoạn việc tiêm chủng thường xuyên và tình trạng quá tải ở các trại tị nạn làm tăng nguy cơ lây nhiễm. Trẻ em bị suy dinh dưỡng hoặc các nguyên nhân khác gây suy yếu hệ miễn dịch có nguy cơ cao nhất tử vong do bệnh sởi.
- Bệnh sởi là một trong những căn bệnh dễ lây lan nhất trên thế giới, lây lan qua tiếp xúc với dịch tiết mũi hoặc họng bị nhiễm bệnh (ho hoặc hắt hơi) hoặc hít phải không khí mà người bị sởi hít thở. Virus vẫn hoạt động và lây lan trong không khí hoặc trên bề mặt bị nhiễm bệnh trong tối đa hai giờ. Vì lý do này, nó rất dễ lây nhiễm và một người bị sởi có thể lây nhiễm cho 9 trong số 10 người tiếp xúc gần chưa được tiêm vắc-xin. Bệnh có thể lây truyền từ người bị nhiễm bệnh từ 4 ngày trước khi phát ban đến 4 ngày sau khi phát ban bùng phát.
- Các đợt bùng phát bệnh sởi có thể dẫn đến các biến chứng nghiêm trọng và tử vong, đặc biệt là ở trẻ nhỏ, trẻ suy dinh dưỡng. Ở các quốc gia gần xóa sổ bệnh sởi, các ca bệnh du nhập từ các quốc gia khác vẫn là nguồn lây nhiễm quan trọng.
- Không có điều trị đặc hiệu cho bệnh sởi. Việc chăm sóc nên tập trung vào việc làm giảm các triệu chứng, giúp người bệnh thoải mái và ngăn ngừa biến chứng.
- Uống đủ nước và điều trị mất nước có thể thay thế lượng dịch bị mất do tiêu chảy hoặc nôn ói. Ăn một chế độ ăn uống lành mạnh cũng rất quan trọng.
- Có thể sử dụng thuốc kháng sinh để điều trị bệnh viêm phổi và nhiễm trùng tai và mắt.
- Tất cả trẻ em hoặc người lớn bị sởi nên được bổ sung 2 liều vitamin A, cách nhau 24 giờ. Điều này giúp phục hồi mức vitamin A thấp xảy ra ngay cả ở trẻ em được nuôi dưỡng tốt. Nó có thể giúp ngăn ngừa tổn thương mắt và mù lòa. Bổ sung vitamin A cũng có thể làm giảm số ca tử vong do sởi.
- Tiêm chủng toàn cộng đồng là cách hiệu quả nhất để phòng ngừa bệnh sởi. Tất cả trẻ em nên được tiêm vắc-xin phòng bệnh sởi. Vắc-xin an toàn, hiệu quả và không tốn kém.
- Trẻ em nên được tiêm 2 liều vắc-xin để đảm bảo trẻ được miễn dịch. Liều đầu tiên thường được tiêm khi trẻ được 9 tháng tuổi ở những quốc gia mà bệnh sởi phổ biến và 12–15 tháng ở các quốc gia khác. Liều thứ hai nên được tiêm muộn hơn ở trẻ em, thường là lúc 15–18 tháng.
- Vắc-xin phòng sởi được tiêm đơn độc hoặc thường được tiêm kết hợp với vắc-xin phòng quai bị, rubella và/hoặc thủy đậu.
- Tiêm vắc-xin sởi thường quy, kết hợp với các chiến dịch tiêm chủng hàng loạt ở các quốc gia có tỷ lệ mắc bệnh cao là rất quan trọng để giảm số ca tử vong do sởi trên toàn cầu. Vắc-xin sởi đã được sử dụng trong khoảng 60 năm và có giá dưới 1 đô la Mỹ cho mỗi trẻ em. Vắc-xin sởi cũng được sử dụng trong các trường hợp khẩn cấp để ngăn chặn dịch bệnh lây lan. Nguy cơ bùng phát dịch sởi đặc biệt cao ở những người tị nạn, người mà nên được tiêm vắc-xin càng sớm càng tốt.
- Việc kết hợp vắc-xin sẽ làm tăng nhẹ chi phí một chút nhưng cho phép chia sẻ chi phí cung cấp và quản lý và quan trọng hơn là tăng thêm lợi ích bảo vệ chống lại bệnh rubella, bệnh nhiễm trùng phổ biến nhất có thể phòng ngừa bằng vắc-xin và có thể lây nhiễm cho trẻ sơ sinh trong bụng mẹ.
- Vào năm 2023, 74% trẻ em đã được tiêm cả 2 liều vắc-xin sởi và khoảng 83% trẻ em trên thế giới đã được tiêm 1 liều vắc-xin sởi trước sinh nhật đầu tiên. Khuyến cáo nên tiêm 2 liều vắc-xin để đảm bảo khả năng miễn dịch và ngăn ngừa dịch bệnh bùng phát, vì không phải tất cả trẻ em đều có khả năng miễn dịch từ liều đầu tiên.
- Khoảng 22 triệu trẻ nhỏ đã bỏ lỡ ít nhất một liều vắc-xin phòng sởi trong chương trình tiêm chủng thường xuyên vào năm 2023.
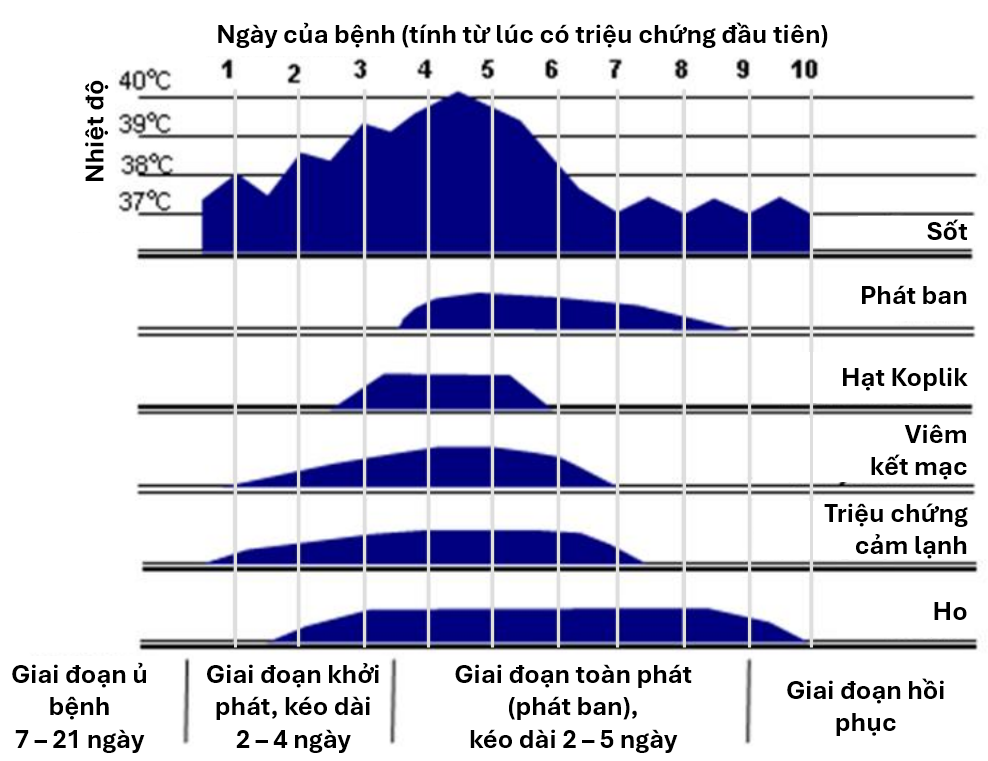
Diễn biến lâm sàng thể điển hình qua 4 giai đoạn:
- Giai đoạn ủ bệnh: từ 7 đến 21 ngày (trung bình 10 ngày), triệu chứng xuất hiện sau khi phơi nhiễm 10-14 ngày.
- Giai đoạn khởi phát (giai đoạn viêm long): trong 2 - 4 ngày. Trong giai đoạn này người bệnh sốt cao, viêm long đường hô hấp trên (ho, chảy mũi) và viêm kết mạc. Có thể thấy hạt Koplik là các hạt nhỏ có kích thước 0,5 - 1 mm màu trắng/xám có quầng ban đỏ nổi gồ lên trên bề mặt niêm mạc má (phía trong miệng, ngang răng hàm trên). Hạt Koplik thường xuất hiện một ngày trước phát ban và tồn tại 2 - 3 ngày sau khi ban xuất hiện.
- Giai đoạn toàn phát: Kéo dài 2 - 5 ngày. Thường sau khi sốt cao 3 - 4 ngày người bệnh bắt đầu phát ban dạng dát sẩn, khi căng da thì ban biến mất, xuất hiện từ sau tai, sau gáy, trán, mặt, cổ dần lan đến thân mình và tứ chi, cả ở lòng bàn tay và gan bàn chân. Ban có thể hợp lại đặc biệt là ở vùng mặt và thân mình. Khi ban mọc hết toàn thân thì thân nhiệt giảm dần.
- Giai đoạn hồi phục: Ban nhạt màu dần rồi sang màu xám, bong vảy phấn sẫm màu, để lại vết thâm vằn da hổ và biến mất theo thứ tự như khi xuất hiện. Nếu không xuất hiện biến chứng thì bệnh tự khỏi. Có thể có ho kéo dài 1 - 2 tuần sau khi hết ban.
Diễn biến lâm sàng bệnh Sởi thể điển hình
- Biểu hiện lâm sàng có thể sốt nhẹ thoáng qua, viêm long nhẹ và phát ban ít, toàn trạng tốt. Thể này dễ bị bỏ qua, dẫn đến lây lan bệnh mà không biết.
- Người bệnh cũng có thể sốt cao liên tục, phát ban không điển hình, phù nề tứ chi, đau mỏi toàn thân, thường có viêm phổi nặng kèm theo.
- Công thức máu thường thấy giảm tổng số bạch cầu, giảm bạch cầu lympho và có thể giảm tiểu cầu.
- Xquang phổi có thể thấy viêm phổi kẽ. Có thể tổn thương nhu mô phổi khi có bội nhiễm.
- Khí máu động mạch: khi có suy hô hấp.
- Ferritin, LDH, Interleukin khi Sởi có biến chứng nhiễm khuẩn nặng.
- Xét nghiệm huyết thanh học: Xét nghiệm IgM từ ngày thứ 3 sau khi phát ban. Nếu xét nghiệm IgM Sởi âm tính mà triệu chứng lâm sàng vẫn nghi ngờ Sởi thì có thể làm lại lần 2 sau 72 giờ, hoặc chỉ định PCR Sởi qua bệnh phẩm dịch tỵ hầu.
- Xét nghiệm PCR phát hiện vi rút Sởi: Chỉ định sớm trong giai đoạn viêm long hoặc trong 72 giờ đầu từ khi phát ban.
- Phân lập vi rút từ máu và dịch mũi họng trong giai đoạn sớm của bệnh.
- Trẻ < 12 tháng.
- Người chưa tiêm phòng vắc xin hoặc tiêm không đầy đủ.
- Suy giảm miễn dịch bẩm sinh hoặc mắc phải.
- Bệnh nền nặng.
- Suy dinh dưỡng nặng.
- Thiếu vitamin A.
- Phụ nữ mang thai.
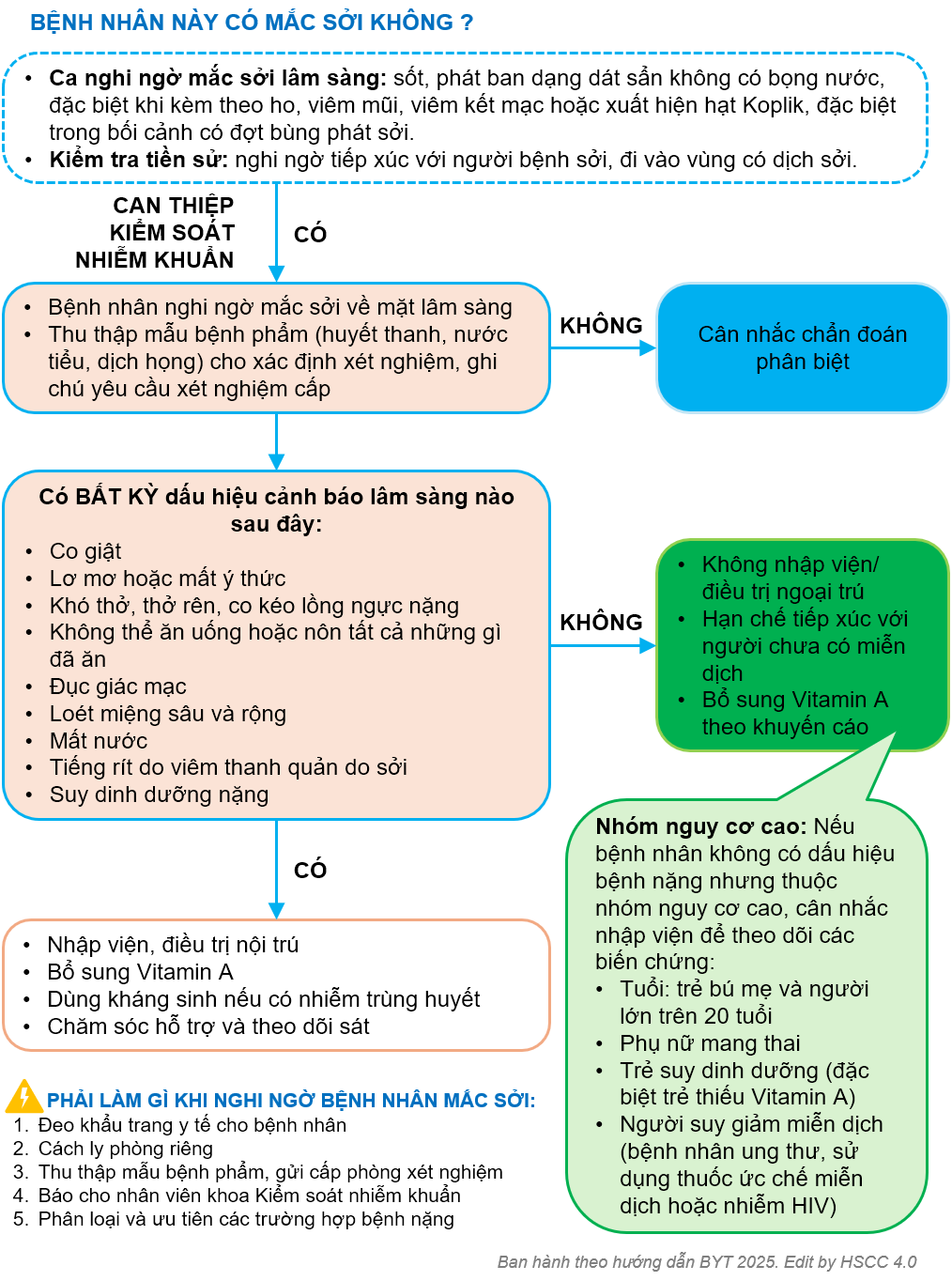
Ca bệnh nghi ngờ mắc Sởi khi có các dấu hiệu sau:
- Tiền sử tiếp xúc với người bệnh Sởi trong vòng 7-21 ngày hoặc sống trong vùng dịch Sởi lưu hành.
- Triệu chứng lâm sàng nghi ngờ Sởi (sốt và viêm long đường hô hấp trên).
Chẩn đoán ca bệnh Sởi trên lâm sàng khi người bệnh có các triệu chứng sau:
- Sốt.
- Ho, chảy nước mũi hoặc viêm kết mạc.
- Có hạt Koplik hoặc phát ban dạng Sởi.
- Ca bệnh nghi ngờ hoặc ca bệnh lâm sàng mắc Sởi, VÀ
- Có xét nghiệm kháng thể IgM hoặc PCR dương tính với Sởi.
- Nhiễm Rubella: Phát ban không có trình tự, ít khi có viêm long.
- Bệnh Kawasaki: Phát ban kèm đỏ mắt không có nung mủ; màng nhầy vùng miệng, môi và cổ họng bị kích thích; hạch bạch huyết vùng cổ sưng; sưng tấy, bong da bàn tay, bàn chân.
- Nhiễm enterovirus: Phát ban không có trình tự, hay kèm rối loạn tiêu hoá.
- Bệnh do Mycoplasma pneumoniae: Sốt nhẹ, đau đầu và viêm phổi không điển hình.
- Bệnh sốt mò: Có vết loét hoại tử do côn trùng đốt.
- Ban dị ứng: Kèm theo ngứa, tăng bạch cầu ái toan.
- Nhiễm vi rút Epstein-Barr: Hay kèm theo tăng bạch cầu đơn nhân.
- Khi có bệnh cảnh lâm sàng biến chứng thần kinh, cần chẩn đoán phân biệt viêm màng não mủ: sốt, nhức đầu, nôn ói, dấu hiệu màng não kèm dịch não tủy đục, tăng protein, đường giảm, tăng bạch cầu đa nhân.
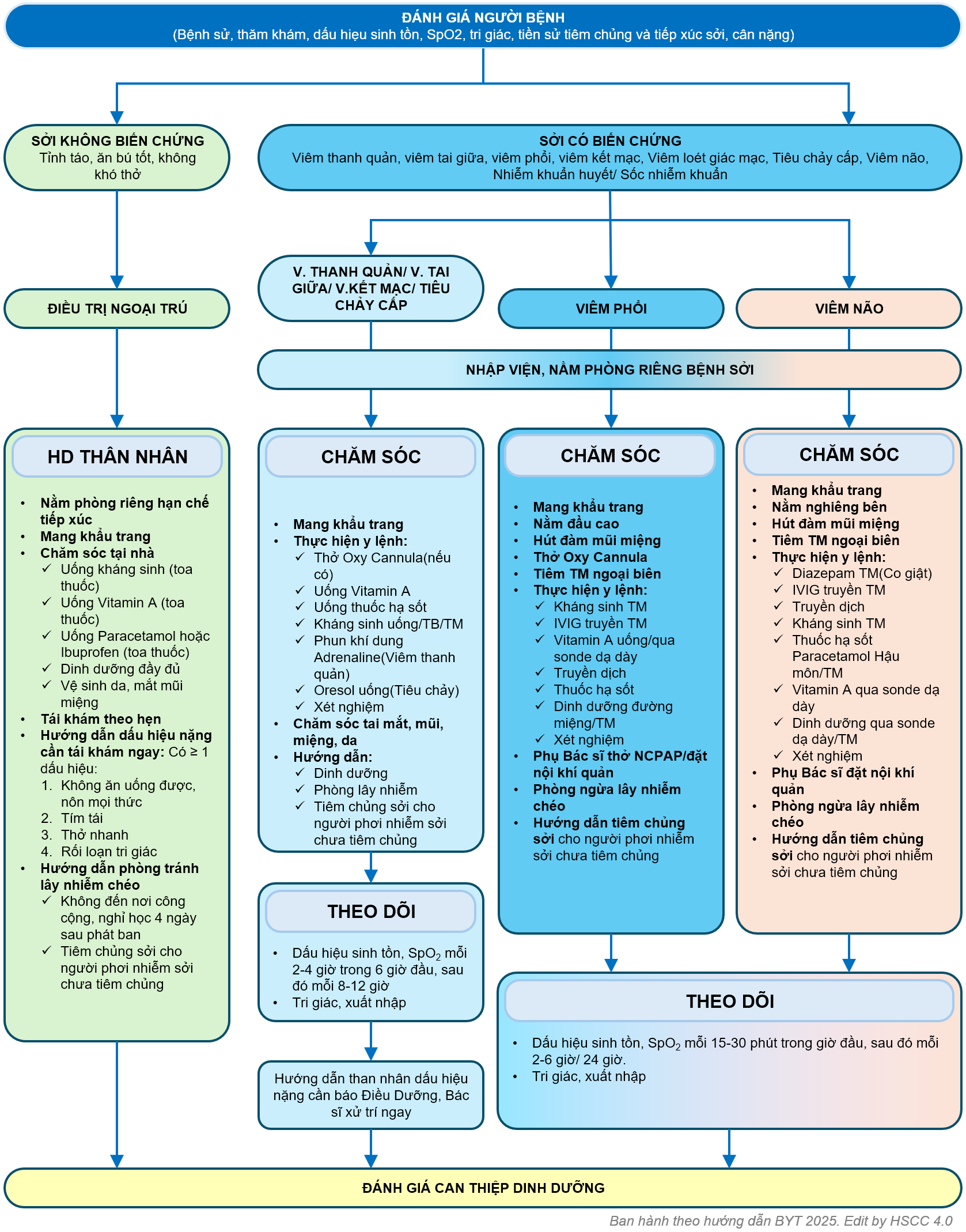
- Tỉnh táo
- Ăn bú tốt
- Không khó thở
- Viêm tai giữa
- Viêm thanh quản
- Viêm loét miệng
- Viêm phổi
- Tiêu chảy cấp
- Viêm não tủy rải rác cấp tính (ADEM)
- Nhiễm trùng huyết, sốc nhiễm trùng
- Viêm kết mạc, viêm loét giác mạc
- Viêm não xơ cứng toàn thể bán cấp thường sau 7-10 năm
- Viêm phổi là nguyên nhân tử vong phổ biến nhất ở bệnh nhân Sởi. Viêm phổi có thể xảy ra do: Viêm phổi tế bào khổng lồ do vi rút Sởi gây trực tiếp, hoặc do nhiễm trùng bội nhiễm do vi khuẩn.
- Sau viêm phổi do Sởi nặng, bệnh nhân có thể tiến triển đến viêm tiểu phế quản tắc nghẽn (Bronchiolitis Obliterans) và tử vong. Ở trẻ sơ sinh và trẻ nhỏ, bệnh Sởi thường gây ra các biến chứng nặng về hô hấp, bao gồm: viêm thanh khí phế quản (Croup), viêm khí quản, viêm tiểu phế quản
- Viêm tai giữa cấp là biến chứng phổ biến nhất của bệnh Sởi.
- Viêm xoang và viêm xương chũm cũng có thể xảy ra.
- Có thể có áp xe sau họng liên quan đến Sởi.
- Tiêu chảy và nôn trớ thường gặp trong giai đoạn cấp tính. Mất nước có thể xảy ra do giảm lượng thức ăn đưa vào liên quan đến viêm miệng, tiêu chảy, hoặc cả hai, đặc biệt ở trẻ nhỏ.
- Viêm ruột thừa hoặc đau bụng có thể xảy ra do tắc nghẽn lòng ruột thừa liên quan đến tăng sản mô lympho.
- Co giật do sốt: xảy ra ở < 3% trẻ mắc Sởi.
- Viêm não do Sởi: tỷ lệ mắc từ 1 - 3/1.000 ca, nguy cơ cao hơn ở thanh thiếu niên và người lớn so với trẻ nhỏ. Viêm não hậu nhiễm Sởi là biến chứng qua trung gian miễn dịch, không phải do vi rút trực tiếp gây tổn thương hệ thần kinh. Triệu chứng viêm não do Sởi: co giật, lơ mơ, kích thích vật vã, hôn mê. Xét nghiệm dịch não tủy: tăng bạch cầu lympho, tăng protein dịch não tủy.
- Ở bệnh nhân suy giảm miễn dịch, viêm não do Sởi có liên quan đến tổn thương não trực tiếp do vi rút.
- Viêm não bán cấp do Sởi xuất hiện 1 - 10 tháng sau nhiễm Sởi ở bệnh nhân AIDS, ung thư máu hoặc dùng thuốc ức chế miễn dịch.
- Viêm não xơ cứng toàn thể bán cấp (Subacute Sclerosing Panencephalitis - SSPE) thường gặp ở trẻ mắc Sởi trước 2 tuổi, 75% bệnh nhân SSPE bị Sởi trước 4 tuổi.
- Tỷ lệ mắc SSPE giảm đáng kể sau khi chương trình tiêm chủng Sởi được triển khai.
- Nhiễm Sởi có thể ức chế đáp ứng miễn dịch qua trung gian tế bào, làm giảm phản ứng tuberculin khi xét nghiệm Mantoux.
- Ở những bệnh nhân đang nhiễm lao tiềm ẩn nhiễm Sởi có thể tăng nguy cơ kích hoạt bệnh lao phổi.
- Nhiễm trùng huyết được xác nhận khi có tình trạng đáp ứng viêm toàn thân và suy chức năng các cơ quan.
- Sốc nhiễm trùng được xác nhận khi người bệnh có tình trạng nhiễm trùng huyết và suy chức năng hệ tuần hoàn.
- Khi phát hiện, bệnh nhân cần được điều trị kịp thời bằng kháng sinh phù hợp và liệu pháp bù dịch, thuốc vận mạch.
- Bệnh Sởi thể xuất huyết (Black Measles): Hiện nay hiếm gặp, nhưng từng là một thể Sởi rất nặng, với biểu hiện phát ban xuất huyết, thường dẫn đến tử vong.
- Viêm giác mạc: Tổn thương biểu mô giác mạc cũng có thể gặp nhưng hồi phục sau khi khỏi bệnh
- Điều trị theo phân loại và sàng lọc người bệnh Sởi hoặc nghi ngờ Sởi
- Cách ly ca bệnh ngay khi nghi ngờ mắc Sởi
- Uống vitamin A liều cao
- Điều trị triệu chứng
- Phát hiện và điều trị sớm các biến chứng
- Đảm bảo dinh dưỡng
- Không sử dụng corticoid đường toàn thân khi chưa loại trừ Sởi.
Lưu đồ phân loại và sàng lọc người bệnh Sởi, nghi ngờ Sởi tại
cơ sở y tế
- Có thể điều trị ngoại trú.
- Cách ly ca bệnh tại nhà: nằm phòng riêng, hạn chế tiếp xúc, đeo khẩu trang thường xuyên.
- Uống Vitamin A liều cao: tất cả trẻ bị Sởi với hai liều cách nhau 24 giờ. Nếu có dấu hiệu thiếu Vitamin A hoặc suy dinh dưỡng nặng, bổ sung liều thứ ba sau 4-6 tuần.
| Bảng 1. Liều bổ sung vitamin A trong bệnh Sởi cho trẻ em | ||
|---|---|---|
| Nhóm tuổi | Liều Vitamin A (IU/liều) |
Số lần uống |
| Trẻ < 6 tháng | 50.000 IU | Uống 2 lần cách nhau 24 giờ |
| Trẻ 6 - 11 tháng | 100.000 IU | Uống 2 lần cách nhau 24 giờ |
| Trẻ ≥ 12 tháng | 200.000 IU | Uống 2 lần cách nhau 24 giờ |
| Trẻ suy dinh dưỡng nặng hoặc thiếu Vitamin A hoặc biến chứng nặng | Theo tuổi | Bổ sung liều thứ 3 sau 4-6 tuần |
- Bổ sung Vitamin A cho người lớn:
- Dựa trên bằng chứng từ nghiên cứu ở trẻ em và lý thuyết về lợi ích của bổ sung vitamin A, có khả năng vitamin A cũng có giá trị trong điều trị bệnh Sởi ở người lớn, đặc biệt là ở những nhóm quần thể có nguy cơ thiếu hụt vitamin A.
- Phụ nữ trong độ tuổi sinh sản nghi ngờ thiếu vitamin A chỉ nên được điều trị với liều thấp nhưng thường xuyên hơn để tránh nguy cơ gây quái thai, liều khuyến nghị: vitamin A đường uống: 5.000 UI/ngày, trong ít nhất 4 tuần. Cân nhắc dùng vitamin A ở phụ nữ có thai khi có biểu hiện thiếu vitamin A (biểu hiện quáng gà hay định lượng nồng độ Retinol thấp)
- Điều trị triệu chứng và nâng đỡ
+ Sốt:
- Paracetamol uống hoặc nhét hậu môn 10 – 15 mg/kg x 4 lần/ngày hoặc Ibuprofen uống liều 5-10 mg/kg/lần x 3 lần/ngày nếu sốt > 38,5oC
- Lau mát khi sốt co giật: 3 vị trí: trán, 2 nách, 2 bên bẹn
+ Vệ sinh da, mắt, mũi, miệng
- Tái khám mỗi 2-3 ngày cho đến khi hết sốt hoặc khám lại ngay khi có dấu hiệu nặng.
- Hướng dẫn dấu hiệu nặng cần tái khám ngay
Người bệnh cần tái khám ngay khi có ≥ 1 dấu hiệu:
- Không ăn uống được hoặc bỏ bú
- Nôn mọi thứ
- Tím tái
- Thở nhanh
- Rối loạn tri giác
- Phòng ngừa lây nhiễm chéo: Không đến nơi công cộng, nghỉ học 4 ngày sau phát ban
- Tiêm vắc xin Sởi cho người bị phơi nhiễm Sởi
Xem xét nhập viện điều trị cho ca bệnh Sởi có biến chứng.
Tất cả người bệnh Sởi nhập viện:
- Đảm bảo khu vực điều trị bệnh Sởi là khu cách ly riêng theo quy định, người bệnh tuân thủ theo hướng dẫn phòng ngừa chuẩn.
- Hỗ trợ hô hấp khi suy hô hấp (Xem: Lưu đồ hỗ trợ hô hấp bệnh Sởi, bên dưới)
- Uống vitamin A liều cao: Xem liều lượng vitamin A phần điều trị bệnh Sởi không biến chứng(ở trên)
- Dinh dưỡng đầy đủ
- Chăm sóc tai, mắt, mũi, miệng, da.
- Rửa tai, làm khô tai nếu có chảy mủ tai.
- Paracetamol hoặc Ibuprofen giảm đau, hạ sốt.
- Kháng sinh ban đầu: Amoxicillin hoặc Amoxicillin-acid clavulanic uống.
- Rửa mắt hoặc lau mắt bằng Natriclorua 0,9%.
- Kháng sinh phổ rộng nhỏ mắt hoặc tra mắt: Ciprofloxacin hoặc Ofloxacin hoặc Levofloxacin.
- Chuyển khám và điều trị chuyên khoa mắt
- Kháng sinh Amoxicillin-acid clavulanic uống hoặc Cefotaxim hoặc Ceftriaxon tĩnh mạch
- Vệ sinh mắt theo hướng dẫn
- Kháng sinh phổ rộng nhỏ mắt hoặc tra mắt: Ciprofloxacin hoặc Ofloxacin hoặc Levofloxacin
- Không sử dụng các chế phẩm tra, nhỏ mắt có chứa thành phần corticoids
- Vệ sinh miệng, súc miệng với Natriclorua 0,9% kèm đánh răng sau mỗi bữa ăn và ít nhất 4 lần/ngày.
- Thức ăn để nguội tránh đau.
- Loét miệng: Amoxicillin uống kèm Metronidazol uống liều 7,5mg/kg/lần, ngày 3 lần, trong 5 ngày.
- Nhiễm nấm Candida: Nystatin uống trong 7 ngày.
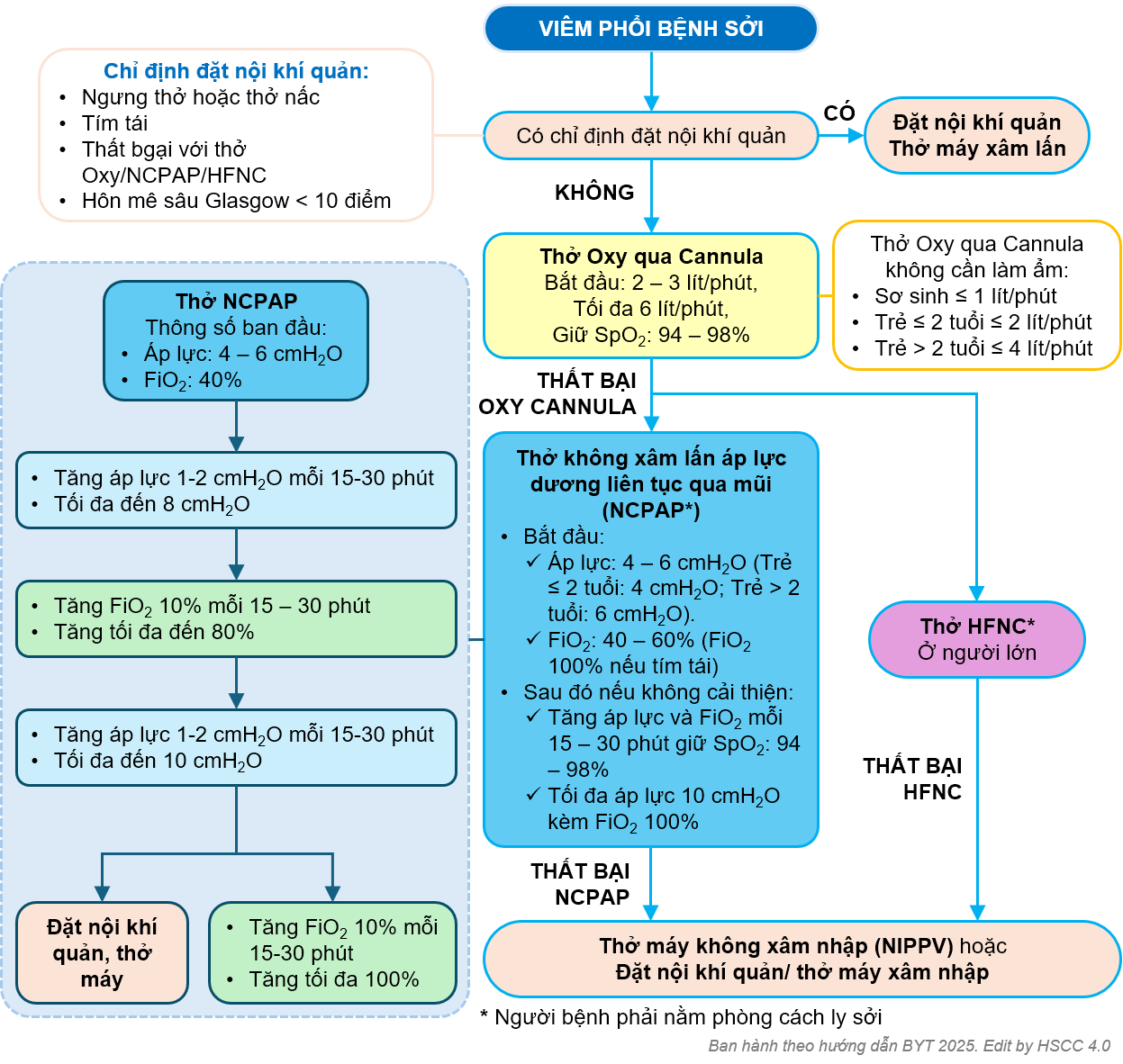
- Hỗ trợ hô hấp: tùy theo mức độ suy hô hấp
- Khí dung Adrenalin khi có biểu hiện co thắt, phù nề thanh khí quản
- Phun khí dung Corticoide (±)
- Hỗ trợ hô hấp tùy theo mức độ suy hô hấp:
- Kháng sinh:
+ Kháng sinh ban đầu:
- Nếu có khó thở, SpO2 < 94% cần cho trẻ thở hỗ trợ oxy qua gọng kính (thở Oxy cannula). Khi thất bại thở Oxy cannula: Thở áp lực dương liên tục qua mũi (NCPAP). Nếu không có sẵn NCPAP xem xét thở HFNC khi thất bại thở Oxy cannula
- Khi thất bại thở Oxy, thở áp lực dương liên tục qua mũi: Đặt nội khí quản - thở máy xâm nhập
Lưu đồ hỗ trợ hô hấp viêm phổi bệnh Sởi
- Kháng sinh:
Tác nhân vi khuẩn gây viêm phổi bội nhiễm ở bệnh Sởi thường gặp là Phế cầu,
Hemophilus influenza, Tụ cầu
+ Kháng sinh ban đầu:
- Amoxicillin – acid clavulanic (Uống) hoặc Cefotaxim hoặc Ceftriaxon (TM)
- Khi thất bại với oxy cannula: Phối hợp thêm Oxacillin (TM) hoặc Cloxacillin (TM) nếu nghi MSSA hoặc Vancomycin (TM) nếu nghi MRSA
- Cefotaxim hoặc Ceftrixone phối hợp Vancomycin
- Hoặc Ceftazidim hoặc Cefepim hoặc Levofloxacin hoặc Imipenem hoặc Meropenem phối hợp Vancomycin/Linezolid (nếu đã điều trị Vancomycin)
+ Kháng sinh ban đầu:
- Sử dụng 1 loại kháng sinh kháng Pseudomonas: Ceftazidim hoặc Cefepim hoặc Levofloxacin phối hợp Amikacin hoặc Tobramycin hoặc kháng sinh còn nhạy cảm với chủng Pseudomonas đang lưu hành tại bệnh viện.
- Phối hợp kháng sinh kháng MRSA: Vancomycin
- Lâm sàng cải thiện → tiếp tục kháng sinh.
- Lâm sàng xấu hơn và kết quả vi khuẩn (-) hoặc (+) nhưng kháng kháng sinh đang sử dụng → Phối hợp thêm Colistin trong trường hợp nghi vi khuẩn Acinetobacter hoặc đổi kháng sinh (Linezolid nếu đã điều trị Vancomycin) và kèm xét nghiệm lại vi sinh
- Chỉ định màng trao đổi oxy ngoài cơ thể (ECMO) khi các giải pháp hồi sức thông
lệ không hiệu quả kèm suy tuần hoàn, suy đa tạng khác. Cần thực hiện tại các đơn vị
hồi sức nhi khoa có đủ thiết bị, nhân lực, quy trình kỹ thuật ECMO.
- Chống co giật: Diazepam, tiêm TM chậm liều: 0,25 mg/kg
- Cân nhắc chỉ định corticoid đường toàn thân
- Chống phù não nếu có:
- Nằm đầu cao 30o, cổ thẳng (nếu không có tụt huyết áp)
- Thở oxy cannula 2-6 lít/phút
- Đặt nội khí quản sớm để thở máy khi điểm Glasgow < 10 điểm và tăng thông khí giữ PaO2 từ 80-100 mmHg và PaCO2 từ 35-40 mmHg
- Hạn chế dịch sử dụng 75% nhu cầu cơ bản
- Natriclorua 3% liều 3-5 ml/kg/lần truyền tĩnh mạch trong vòng 30 phút, lặp lại mỗi 6-8 giờ hoặc truyền liên tục nếu cần với tốc độ 0,5-1,5 ml/kg/giờ và giữ Na máu: 145 – 150 mmol/L (không quá 160 mmHg). Cần lưu ý đảm bảo tốc độ tăng Na máu không quá 0,5 mEq/l/giờ. Hoặc sử dụng Mannitol 20% liều 0,5-1 g/kg, truyền tĩnh mạch trong 15 - 30 phút.
- Cân nhắc chỉ định corticoid đường toàn thân
- Chỉ định:
- Tình trạng nhiễm trùng nặng kèm theo bằng chứng tăng đáp ứng viêm
- Suy hô hấp tiến triển nhanh
- Viêm não
Bệnh Sởi khả năng lây nhiễm cao nên hạn chế chuyển cấp điều trị. Phân cấp điều trị như sau:
- Trạm y tế xã và phòng khám tư nhân:
- Khám và điều trị ngoại trú người bệnh Sởi không biến chứng.
- Chuyển tuyến đối với bệnh Sởi có biến chứng hoặc có suy giảm miễn dịch hoặc có bệnh nền nặng.
- Khám và điều trị người bệnh Sởi không có biến chứng và bệnh Sởi có biến chứng.
- Chuyển cấp điều trị đối với người bệnh Sởi có biến chứng viêm phổi cần thở oxy, viêm não, nhiễm khuẩn huyết hoặc có suy giảm miễn dịch hoặc có bệnh nền nặng.
- Khám và điều trị người bệnh Sởi không có biến chứng và bệnh Sởi có biến chứng.
- Hội chẩn, hướng dẫn tuyến trước điều trị các trường hợp nặng hoặc khó điều trị.
- Người bệnh Sởi phải được hạn chế tiếp xúc tại nhà hoặc tại cơ sở điều trị theo nguyên tắc cách ly đối với bệnh lây truyền qua không khí, giọt bắn hoặc tiếp xúc trực tiếp với dịch tiết đường hô hấp.
- Thời gian hạn chế tiếp xúc từ lúc nghi mắc Sởi cho đến ít nhất 4 ngày sau khi bắt đầu phát ban. Đối với người suy giảm miễn dịch, cân nhắc thời gian cách ly dài hơn.
- Người bệnh nằm phòng thoáng, thông khí tốt.
- Không để người bệnh Sởi trong thời gian hạn chế tiếp xúc tham gia các sinh hoạt tập thể.
- Đảm bảo dinh dưỡng, nâng cao thể trạng để tăng sức đề kháng giảm bớt nguy cơ biến chứng.
- Người chưa có tiêm phòng Sởi, người không mắc bệnh thì không nên tiếp xúc với người bệnh Sởi. Nếu bắt buộc phải tiếp xúc: mang khẩu trang và vệ sinh tay sau khi tiếp xúc với người bệnh.
- Nhân viên y tế: cần được tiêm phòng Sởi đầy đủ nếu không có chống chỉ định. Hạn chế việc tiếp xúc gần khi không cần thiết. Khi cần tiếp xúc thì mang khẩu trang có độ lọc cao và vệ sinh tay sau khi tiếp xúc với người bệnh.
- Vệ sinh môi trường: Giữ thông thoáng môi trường nơi làm việc, học tập, sinh hoạt; Vệ sinh thường xuyên các bề mặt nơi ở, sinh hoạt, làm việc, học tập. Khi có người bệnh Sởi xuất hiện, sử dụng hoá chất khử khuẩn có nồng độ clo hoạt tính 0,05% để vệ sinh các bề mặt.
- Tuyên truyền tăng cường vệ sinh thân thể, mũi họng, giữ ấm, nâng cao thể trạng để tăng cường sức đề kháng, đặc biệt trong mùa dịch Sởi.
Định nghĩa phơi nhiễm: Khi tiếp xúc người bệnh đã chẩn đoán Sởi trong vòng 4
ngày trước hoặc sau phát ban, một trong các tình huống sau:
- Tiếp xúc trực tiếp (mặt đối mặt) bất kể thời gian tiếp xúc
- Ở chung phòng với người bệnh ít nhất 15 phút. Đối với người có suy giảm miễn dịch thì không có tiêu chuẩn thời gian tiếp xúc hoặc vào phòng của người bệnh mới rời khỏi phòng trong vòng 2 giờ.
Nhóm phơi nhiễm cần được lưu ý, đặc biệt trong cơ sở y tế, cần được truy vết và
giám sát cẩn thận, hỏi kỹ các yếu tố nguy cơ, tiền sử tiêm phòng Sởi.
Chú ý một số biện pháp dự phòng sau phơi nhiễm sau:
- Tiêm vắc xin Sởi (vắc xin Sởi đơn, hoặc vắc xin có chứa thành phần Sởi) trong vòng
72 giờ cho bệnh nhân > 9 tháng tuổi, có tiền sử khỏe mạnh chưa tiêm vắc xin Sởi
hoặc đã tiêm được 1 mũi trên 28 ngày.
- Sử dụng Immune Globulin (IG) đường truyền tĩnh mạch, hoặc tiêm bắp hoặc tiêm
dưới da:
+ Chỉ định Immune Globulin dự phòng sau phơi nhiễm:
- Người suy giảm miễn dịch nặng (Mới ghép tế bào gốc trong vòng 12 tháng hoặc suy giảm miễn dịch nguyên phát nặng hoặc tình trạng không gammaglobulin nặng kéo dài IgG < 3g/L)
- Trẻ em dưới 9 tháng có bệnh lý nền nặng đang tiến triển
- Xem xét chỉ định đối với phụ nữ mang thai
+ Không dùng Immune Globulin khi trẻ đã được điều trị IVIG trong vòng 1 tháng hoặc
đã tiêm phòng đủ 2 mũi vắc xin Sởi.
+ Liều lượng: Theo thông tin hướng dẫn chỉ định của thuốc
+ Với trẻ suy giảm miễn dịch có thể tăng liều gấp đôi.
- Sử dụng vắc xin Sởi đơn hoặc vắc xin có thành phần Sởi kết hợp rubella hoặc kết hợp với quai bị và rubella. Lịch tiêm theo chương trình Tiêm chủng mở rộng.
- Tiêm vắc xin phòng Sởi cho các đối tượng khác hoặc khi có đợt bùng phát dịch Sởi theo khuyến cáo và hướng dẫn của từng địa phương.
Tư thế người bệnh: Nằm đầu cao 30o - 45o đầu hơi ngửa
- Chỉ định: Khi có giảm oxy máu:
- SpO2 ≤ 92% hay PaO2 ≤ 60 mmHg ( SpO2 ≤ 92% tương đương PaO2 ≤ 60 mmHg)
- Tăng công thở: Thở nhanh (khi nhịp thở > 50 lần ở trẻ < 1 tuổi, và > 40 lần/ph với trẻ > 1 tuổi), rút lõm ngực co kéo cơ hô hấp phụ.
- Thở oxy qua mặt nạ đơn giản: Oxy 6-12 lít/phút khi thở oxy qua gọng mũi không giữ được SpO2 > 92%.
- Thở oxy qua mặt nạ có túi: không nên sử dụng vì khả năng hít lại nguy cơ gây nhiễm khuẩn.
Có những trường hợp chỉ cần NCPAP mà không cần CPAP
- Khi tình trạng giảm oxy máu không được cải thiện bằng các biện pháp thở oxy, SpO2 < 92%.
- Ở trẻ em nên chỉ định thở CPAP ngay khi thất bại với thở oxy qua gọng mũi.
- Sau khi cai thở máy: người bệnh có nhịp tự thở, SaO2 > 90% với FiO2 > 40% + PIP ≤ 15 cmH2O + tần số thở < 30 lần/phút. Cho bệnh nhi thở chuyển tiếp từ CPAP sang NKQ sau đó rút ống NKQ để thở qua cannula.
- Tràn khí màng phổi chưa dẫn lưu, kén khí lớn ở phổi
- Sốc giảm thể tích
- Khi pCO2 > 50 mmHg
- Tổn thương vùng mũi, mặt
- Người bệnh hôn mê (không có khả năng ho hoặc khạc đờm)
- Hệ thống khí nén, oxy, bình làm ẩm
- Dụng cụ: cannula hoặc prong hoặc mặt nạ, kích cỡ phù hợp với trẻ
- Kiểm tra máy thở: kiểm tra nước làm ẩm, bẫy nước, nhiệt độ, dây dẫn
- Kiểm tra áp lực: Kiểm tra bằng dụng cụ vì trong một số trường hợp áp lực không đúng do áp lực oxy nguồn thấp.
- Chọn áp lực CPAP ban đầu
- Trẻ sơ sinh thiếu tháng: 3 cm H2O
- Trẻ sơ sinh đủ tháng: 4 cm H2O
- Trẻ lớn: 4 - 6 cm H2O
| Cài đặt thông số CPAP ban đầu | |
|---|---|
| Áp lực | Lưu lượng khí |
| 3 | 10 |
| 4 | 12 |
| 6 | 14 |
| 8.5 | 16 |
| 11 | 18 |
- Chọn FiO2: tùy theo mức độ suy hô hấp của bệnh nhi
- Suy hô hấp nặng: đặt FiO2 > 60% (thông thường đặt 100%)
- Suy bô hấp trung bình: đặt FiO2 từ 40 - 60%
- Suy hô hấp nhẹ: đặt FiO2 từ 30 - 40%
- Chú ý cần theo dõi sát trong 05 phút đầu. nếu bệnh nhi đáp ứng tốt thì cố định.
- Tùy theo đáp ứng của người bệnh cần chỉnh áp lực và FiO2 phù hợp.
- Điều chỉnh FiO2: tăng hay giảm FiO2 mỗi lần 10% không nên quá 20% trong mỗi 30 phút, Thông thường FiO2 < 50% mà SpO2 > 90% là phù hợp, ít ngộ độc oxy.
- Điều chỉnh áp lực: tăng dần áp lực mỗi 1 - 2 cmH2O mỗi 15-30 phút. Tối đa không nên quá 8 cmHg ở trẻ sơ sinh và 10 cmH2O ở trẻ lớn (dễ gây vỡ phế nang). Khi người bệnh ổn định nếu áp lực > 4cmH2O cần phải giảm dần áp lực mỗi 2 cmH2O cho đến ≤ 4cmH2O trước khi ngưng.
- Thay thế hệ thống CPAP mỗi 72 giờ. Tốt nhất là dùng dụng cụ mới, nếu phải dùng lại thì sát trùng dụng cụ trước khi dùng lại theo quy trình của khoa kiểm soát nhiễm khuẩn.
- Hô hấp: màu sắc da niêm mạc, SpO2, tần số thở, dấu gắng sức, phế âm, ứ đọng đàm.
- Tuần hoàn: mạch, HA, nhịp tim, điện tim, refill (dấu hiệu đổ đầy mao mạch)
- Tri giác: tỉnh táo, bút rứt, vật vã.
- Thời điểm theo dõi: Sau 5 - 15ph đầu, 30ph - 1h sau đó và mỗi 2- 3h nếu người bệnh ổn định
- Khí máu sau thở CPAP 1 giờ.
- Xquang phổi hàng ngày hoặc khi trẻ đột ngột suy hô hấp.
- Giữ miệng người bệnh luôn luôn kín.
- Tình trạng thăng bằng nước và điện giải.
- Ứ đọng đờm dãi.
- Người bệnh ổn định trong 12 - 24h với PEEP = 3 - 4cm, FiO2 21% hoặc FiO2 < 40%, áp lực = 3cm.
- Sau cai CPAP, có thể cho thở oxy hoặc không.
- Cần FiO2 > 60% và PEEP > 8 cm H2O ở trẻ sơ sinh và > 10 cm H2O ở trẻ lớn hơn để giữ PaO2 > 50mmHg, pH >7,2 Hoặc PaCO2 > 60mmHg.
- Cơn ngừng thở dài.
- Đặt lại NKQ trong vòng 72 giờ sau rút NKQ.
Thông khí nhân tạo xâm nhập là lựa chọn chính vì trẻ em sử dụng thông khí nhân tạo không xâm nhập khó thực hiện vì không hợp tác.
- Thở CPAP hoặc thở oxy không cải thiện được tình trạng thiếu oxy máu (SpO2 < 90% với CPAP =10 cmH2O) hoặc PaO2 < 60 mmHg, pCO2 > 60 mmHg.
- Nguời bệnh bắt đầu có dấu hiệu xanh tím, thở nhanh nông. Ý thức kém hơn trước
- Mục tiêu: SpO2 > 92% với FiO2 bằng hoặc dưới 0,6
- Nếu không đạt được mục tiêu trên có thể chấp nhận mức SpO2 > 85%.
- Tiến hành thở máy theo phác đồ thông khí nhân tạo chấp nhận cho phép tăng pCO2 tương tự trong ARDS (theo hướng dẫn tiêu chuẩn ARDS network Berlin - 2012) xin xem phần phụ lục: Thông khí bảo vệ phổi.
- Tất cả người bệnh viêm phổi do sởi nên được thở máy với máy thở hiện đại có mode thở nâng cao.
- Đảm bảo nội khí quản phù hợp với người bệnh, tránh rò khí, cần thiết sử dụng nội khí quản có cuff.
- Lựa chọn mode thở PC - SIMV với PS, VC - SIMV với PC hoặc PRVC (VTPC)
- Vt ban đầu khoảng 8ml/kg, giảm Vt khoảng 1ml/kg mỗi 2 giờ cho đến khi Vt là 6 ml/kg.
- Cài đặt PS để Vt đạt 6ml/kg.
- Cài đặt tần số phù hợp với lứa tuổi.
- Tỷ lệ I/E = ½ (Ti ở trẻ nhỏ 0.5 - 0.6 giây, Ti ở trẻ lớn 0.7 - 0.9 giây)
- Cài đặt PIP 18 đến 25 cmH2O, PIP nên dưới 30 cmH2O.
- Cài đặt FiO2 và PEEP: Sử dụng bảng điều chỉnh FiO2 và PEEP để duy trì PaO2 từ 50 đến 80 mmHg hoặc 88% < SpO2 < 95%, pH 7.25 - 7.45 (chấp nhận tăng CO2 và ưu tiên sử dụng PaO2 hơn SpO2).
- Theo dõi Vt và SpO2, liên tục (Đo các chất khí trong máu sau 1 giờ thở máy và sau mỗi lần điều chỉnh các thông số máy thở, chụp Xquang phổi hàng ngày và khi tình trạng bệnh nặng lên).
- Chỉ nên dùng thuốc an thần khi cần thiết và sau khi đã điều chỉnh các thông số của máy thở ở mode hỗ trợ phù hợp với từng người bệnh mà vẫn có hiện tượng chống máy, có thể phối hợp với giảm đau, dãn cơ giúp thở máy đạt hiệu quả điều trị.
- Có thể sử dụng midazolam phối hợp với fentanyl, hoặc propofol, và thuốc giãn cơ ngắn nếu cần.
- Thuốc an thần giảm đau: Pha 25mg Midazolam với 0,5mg Fentanyl vừa đủ 50 ml glucose 5%. Lúc đầu bolus 5-10ml, sau đó duy trì 2ml/giờ. Điều chỉnh liều thuốc mỗi lần 2ml/giờ để đạt được điểm Ramsay từ 3-5. Liều tối đa có thể dùng tới 10ml/giờ. Hàng ngày, nên ngừng thuốc an thần 2-3 giờ để đánh giá ý thức và khả năng cai thở máy.
- Thuốc dãn cơ: Trong trường hợp dùng thuốc an thần và giảm đau tối đa mà vẫn không đạt được điểm Ramsay 3-5, hoặc người bệnh chống máy cần phối hợp thêm thuốc dãn cơ. Thuốc được lựa chọn là Tracrium. Liều: Khởi đầu Tracrium 0,3-0,5 mg/kg, sau đó duy trì 2-15 mcg/kg/phút. Có thể tiêm ngắt quãng để giảm bớt liều Tracrium. Giãn cơ hiệu quả khi người bệnh thở hoàn toàn theo máy, không còn nhịp tự thở.
- Chú ý: Khi dùng thuốc dãn cơ, vẫn cần tiếp tục duy trì thuốc an thần giảm đau.
| Bảng điểm RAMSAY | |
|---|---|
| Điểm | Mức độ ý thức |
| 1 | Tỉnh, hốt hoảng, kích thích, vật vã |
| 2 | Tỉnh, hợp tác, có định hướng, không kích thích |
| 3 | Tỉnh, chỉ đáp ứng khi ra lệnh |
| 4 | Ngủ, đáp ứng nhanh khi bị kích thích đau, nói to |
| 5 | Ngủ, đáp ứng chậm khi bị kích thích đau, nói to |
| 6 | Ngủ sâu, không đáp ứng |
Cai thở máy khi người bệnh đạt các yêu cầu sau:
- Tri giác: tỉnh táo
- Phản xạ ho tốt
- Thân nhiệt dưới 38,5oC
- Có nhịp thở tự động
- Khí máu: pH: 7.32 - 7.47, PaO2 > 60 mmHg (hoặc SpO2 > 95%), PaCO2 < 50 mmHg
- Không có rối loạn điện giải
- Chỉ số máy thở: FiO2 < 0,5, PEEP ≤ 7 cmH2O, không có chỉnh các chỉ số máy thở tăng lên trong 24 giờ qua
- Không sử dụng thuốc vận mạch hoặc sử dụng liều tối thiểu
- Không có thủ thuật hoặc phẫu thuật cần an thần giảm đau mạnh trong 12 giờ qua.
| FiO2(%) | PEEP (cmH2O) | Tỉ lệ I:E |
|---|---|---|
| 30 | 4 | 1:2 |
| 40 | 4 | 1:2 |
| 40 | 6 | 1:2 |
| 50 | 6 | 1:2 |
| 60 | 6 | 1:2 |
| 60 | 8 | 1:2 |
| 60 | 10 | 1:2 |
| 60 | 10 | 1:1,5 |
| 60 | 10 | 1:1 |
| 80 | 10 | 1:1 |
| 100 | 10 | 1:1 |
| 100 | 12 | 1:1 |
| 100 | 14 | 1:1 |
| 100 | 16-20 | 1:1 |